2022 年 7 月 20 日公開
第8次医療計画、「外来医療の提供体制」についての議論スタート
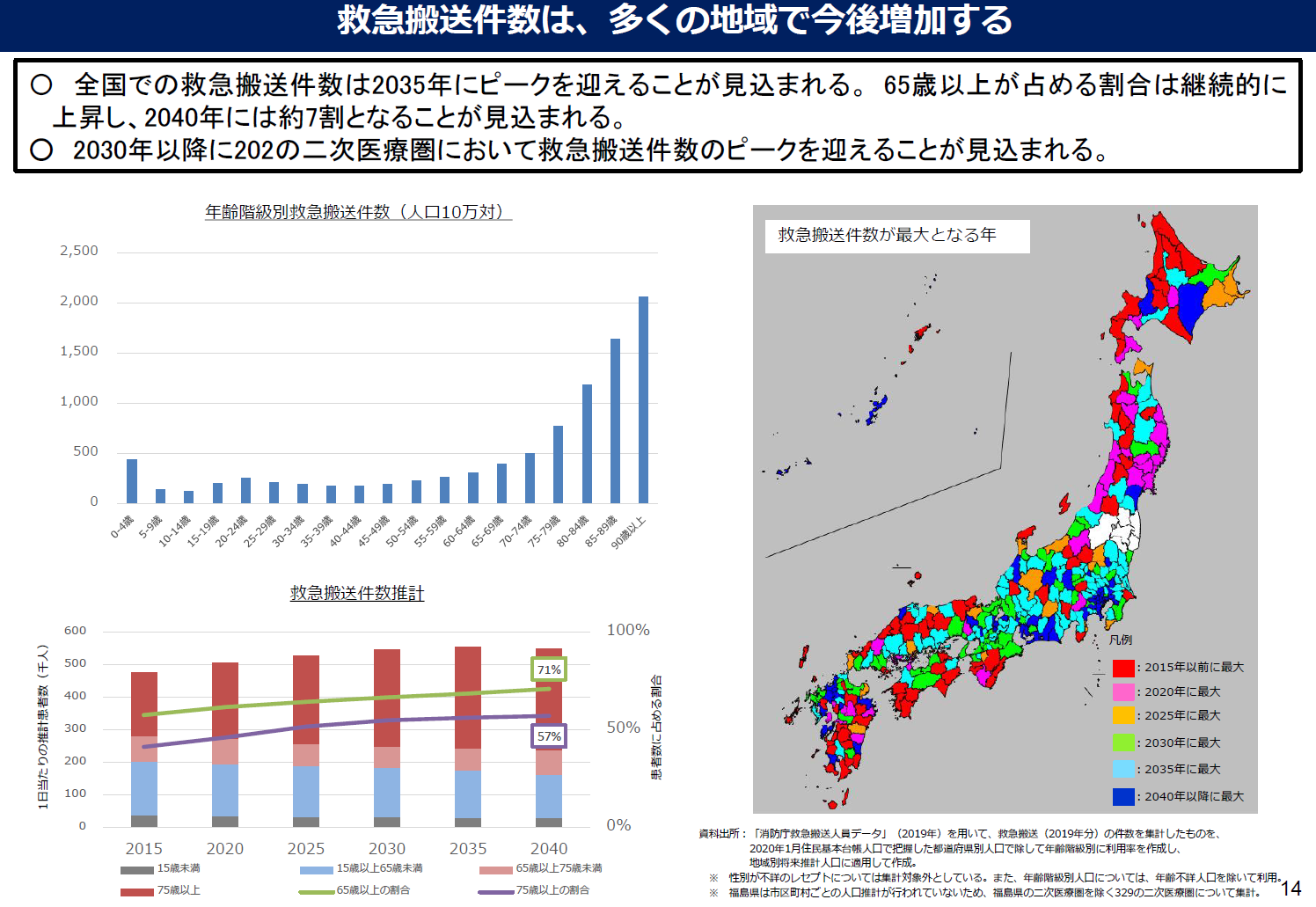
外来医療計画とは、医療法に規定する、医療計画における「外来医療に係る医療提供体制の確保に関する事項」を定めたもので、外来医療需要、約65%の二次医療圏で既に減少傾向 〇外来患者数の減少が想定されている中、次期外来医療計画における二次医療圏毎の人口推計や外来患者数推計等を踏まえた計画の策定
---------------------------------------
2022 年 7 月 6 日公開
外来医療の機能の明確化・連携に向けて
地域の医療機関の外来機能の明確化・連携に向けて、データに基づく議論を地域で進めるため、「外来機能報告制度」が今年度からスタートします。「外来機能報告制度」による報告を踏まえて「地域の協議の場」で必要な協議を行い、2023年4月から「紹介受診重点医療機関」を明確化していきます。「外来機能報告制度」、「紹介受診重点医療機関」のあらましをみていきましょう。紹介受診重点医療機関の概要 NDBデータを活用した「外来機能報告制度」も今年度から開始に
---------------------------------------
2022 年 6 月 21 日公開
骨太方針2022、新型コロナウイルス感染症対策・社会保障制度基盤の強化・医療介護DXの推進など
2023年度予算に向けた「経済財政運営と改革の基本方針2022(骨太方針2022)」が、6月7日に閣議決定されました。医療制度に関連する内容としては、【1】新型コロナウイルス感染症対策に対する医療提供体制の強化、【2】医療・介護提供体制などの社会保障制度基盤の強化、【3】医療・介護分野におけるDXなどの推進 -などについて触れられています。今回はその内容について一部ご紹介します。【1】新型コロナウイルス感染症対策 については、必要な財政支援や見える化等により医療提供体制の強化を進めることで、一日も早い経済社会活動の正常化を目指すとしています。医療提供体制の強化については、具体的には以下の方向性が示されています。【2】医療・介護提供体制などの強化 については、今後の医療ニーズや人口動態の変化、コロナ禍で顕在化した課題を踏まえ、質の高い医療を効率的に提供できる体制を構築すべく、機能分化と連携を一層重視した医療・介護提供体制等の国民目線での改革を進めるとしています。【3】医療・介護分野におけるDXなどの推進 についても強く言及されており、具体的には以下の項目が挙げられています。
---------------------------------------
2022 年 6 月 7 日公開
医師の働き方改革、時間外960時間超の病院で宿日直許可済みは約3割
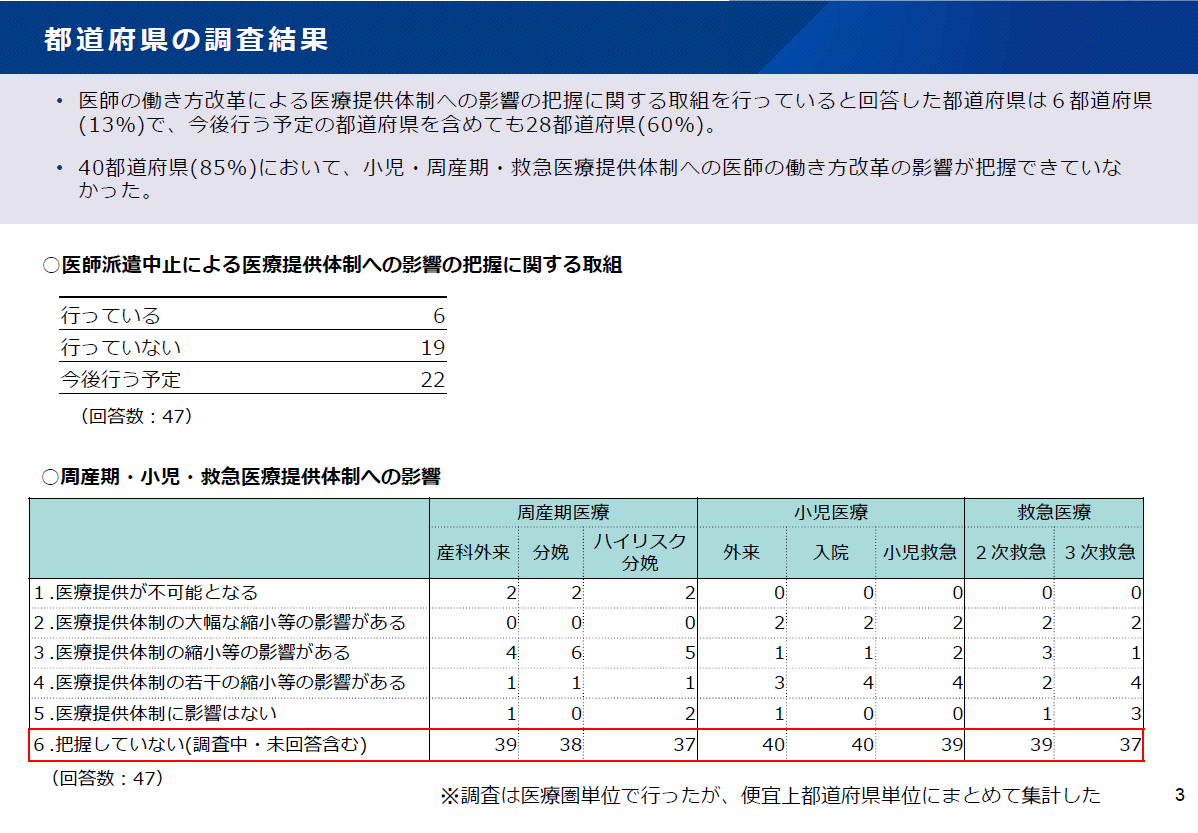
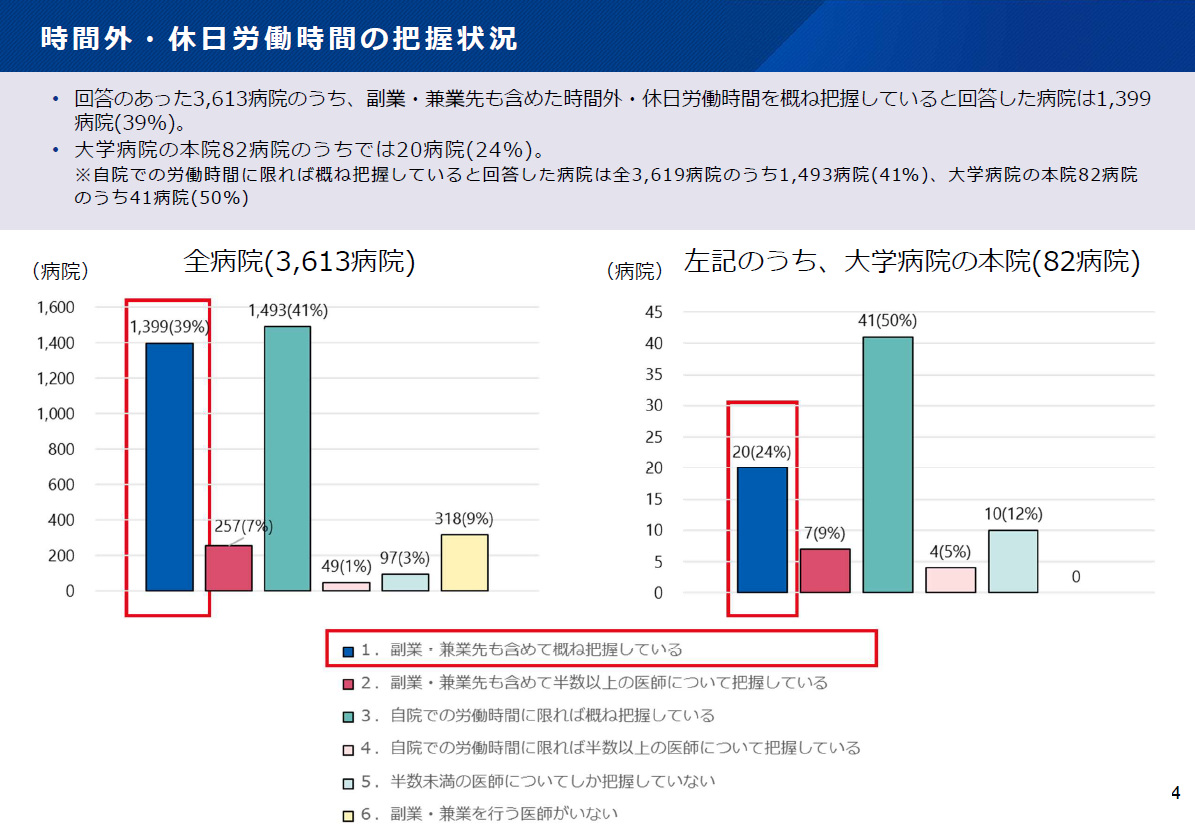
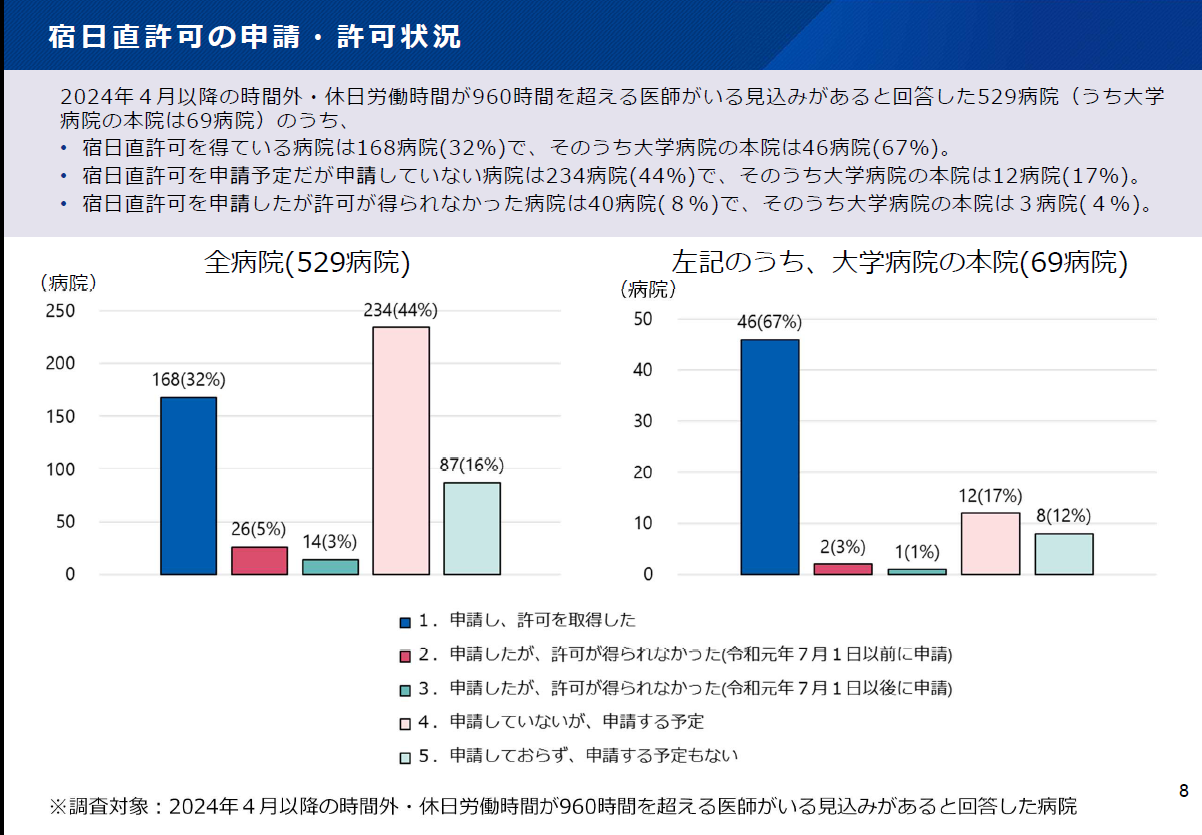
医師の働き方改革について、2024年4月からの医師の時間外労働時間の上限規制等の適用開始に向け、都道府県及び医療機関における準備状況の調査が行われました。2022年6月3日の社会保障審議会医療部会では、その結果報告が行われました。2024年4月以降の時間外・休日労働時間が年960時間超の医師が存在すると回答した529病院のうち、宿日直許可を得ているのは168病院(32%)、「申請する予定もない」は87病院(16%)存在する状況が明らかになりました。この結果から、医師の働き方改革が思った以上に進んでいない現状がうかがえます。今回はその調査結果について、一部をご紹介します。■働き方改革による医療提供体制への影響把握は6都道府県
■約40%の病院が時間外・休日労働時間の把握済み
■時間外960時間超の病院で宿日直許可済みは約30%
---------------------------------------
2022 年 5 月 26 日公開
オンライン資格確認の導入、2023年4月から義務化検討
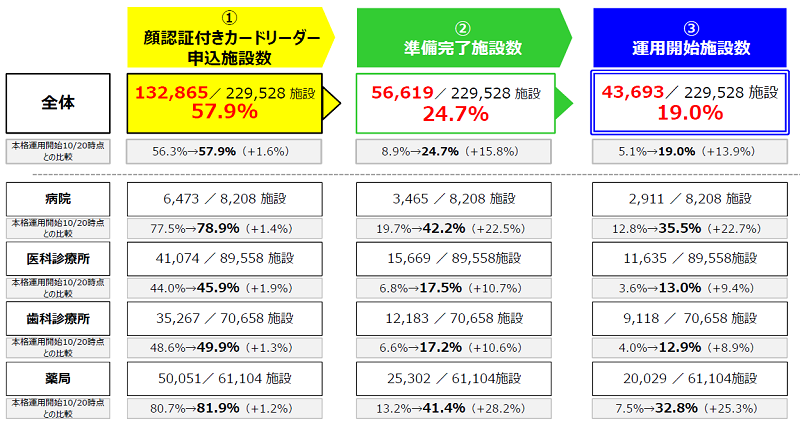
5月25日に開催された社会保障審議会・医療保険部会では、オンライン資格確認等システムについて議論がされました。資料によると5月15日時点における運用開始施設が全体で43,693施設と、全施設の19%となっており、2023年3月までにすべての保険医療機関・薬局での導入を目指すという目標が厳しくなっています。そのような中、今回の部会では、オンライン資格等システムの導入に向けた「更なる対策」として、「2023年4月から保険医療機関・薬局におけるシステム導入について原則として義務化する」必要があるのではないか等との議論がされています。■オンライン資格確認とは ■導入・稼働状況
出典:第151回社会保障審議会医療保険部会 資料■導入促進に向けた「更なる対策」 原則義務化 。保険証発行の選択制の導入 を目指す。、保険証の原則廃止 (加入者から申請があれば保険証は交付)を目指す。
---------------------------------------
2022 年 5 月 12 日公開
看護職員の月額1万2千円の処遇改善に関する議論が開始
看護職員の処遇改善について、「コロナ克服・新時代開拓のための経済対策」(令和3年11月19日閣議決定)及び「公的価格評価検討委員会中間整理」(令和3年12月21日)を踏まえ、令和4年度診療報酬改定において、地域でコロナ医療など一定の役割を担う医療機関に勤務する看護職員を対象に、10月以降収入を3%程度(月額平均12,000円相当)引き上げるための処遇改善の仕組みを創設することが決定されました。【1】調査を実施する場合の趣旨 【2】調査を実施する場合の対象 【3】調査を実施する場合の主な内容
---------------------------------------
2022 年 4 月 26 日公開
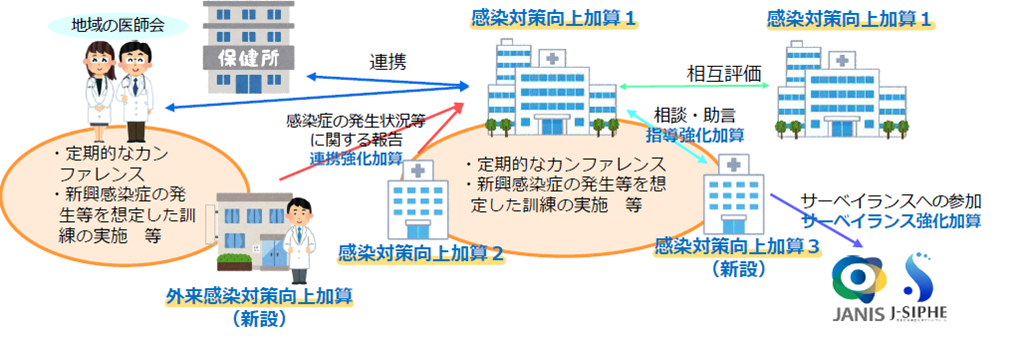
感染防止対策関連に多くの疑義解釈通知~「届出時」における研修実施や訓練参加などの実績不要~
2022年度の診療報酬改定において大きく見直された項目として、「感染対策向上加算」があります。感染対策向上加算は、新型コロナウイルス感染症対応などを踏まえて、これまでの感染防止対策加算の内容を大きく拡充したものになります。疑義解釈でも当加算に関する内容が多く、医療機関も注視している項目といえます。本稿では、その今回新たに改編された「感染対策向上加算」について詳細を確認していきます。地域全体での感染症対策を高く評価
注目度の高い感染防止対策関連 地域における病病・病診連携のきっかけとなる加算
---------------------------------------
2022 年 4 月 13 日公開
すべての病院で働き方改革に向けた病院内の意見交換会を
2024年4月の医師の働き方改革がスタートまで、残すところあと2年をきりました。すべての勤務医に対して新たな時間外労働の上限規制【原則A水準:年間960時間以下、B水準(救急医療など地域医療に欠かせない医療機関):年間1860時間以下、C水準(研修医など集中的に多くの症例を経験する必要がある医師など):年間1860時間以下】を適用するとともに、追加的健康確保措置などを講じる義務が医療機関の管理者に課されることになります。ではどうやって働き方改革を進めていけばよいでしょうか?今回はそのポイントについていくつかご紹介していきます。■「院内の意見交換会」が極めて有益 「院内の意見交換会」が極めて有益 であることを確認されたという報告がされています。働き方改革に対しては、ジェネレーションギャップなどそれぞれの認識のズレがあるものの、全世代が同じ方向を向いて取り組んでいけるような土壌づくりが必要といえます。その中で意見公開会は、そのお互いのズレを認識し、新たな認識、意味づけをする良い機会になるといえます。■病院における働き方改革が進まない理由 【病院という組織構造の複雑性】 にあると考えられます。病院は国家資格が付与されている専門職が一堂に会する組織であり、法的に分業化されていることが特徴です。そのため各職種の業務に他職種は介入しない、医師によっては業務が属人的になることも多い傾向にあります。そのため職種間の心理的距離が遠くなり、壁が生じやすいといえます。またその専門性から自律性が高く、現場の裁量が大きいことから方針徹底などがされづらい特徴もあります。ですので、先ほどの意見交換会のように、定期的にお互いにコミュニケーションを取り合う場が必要といえます。【働き方改革は適応課題】 であるということです。問題の1つの分け方として、技術的問題と適応課題の2つにわけることができます。適応課題とは、自身のものの見方や、周囲との関係性が変わらないと解決できない問題であり、自分も当事者であり、問題の一部となっています。ですので、専門家からの支援は得られるが、課題解決は自身の気づきなどが必要であり、他人に委ねることはできません。 解決するには自身を変化させる必要となります。そのためには変化するきっかけとなる“気づき”をつくり出すことが必要となります。 そういった視点で考えると、前述の意見交換会などで対応することは、この気づきを促すのに有益な場になるのではないかと考えられます。
---------------------------------------
2022 年 3 月 29 日公開
紹介受診重点医療機関、「地域の協議の場」ガイドライン案が提示
3月16日に開催された「外来機能報告等に関するワーキンググループ」で、紹介受診重点医療機関の明確化などを行う「地域の協議の場」の進め方ガイドライン案が提示されました。今回の改定における1つの目玉でもある「紹介受診重点医療機関」。今回はその明確化のためのガイドライン案をご紹介します。■診療報酬改定でも後押し ■医療機関の意向が第一であることを踏まえつつ協議 ①医療機関の意向の有無 ②医療資源を重点的に活用する外来に関する基準 ③紹介率及び逆紹介率 ケースA:意向あり/②の基準に達せず ケースB:意向なし/②基準クリア ■病床機能報告と一体となって行う
---------------------------------------
2022 年 3 月 14 日公開
【回リハ・療養の2022診療報酬改定】 “質”の向上が一層求められる改定!?
前回のコラムでは、地域包括ケア病棟入院料の改定内容について、ご紹介させていただきました。本日は、回復期リハビリテーション病棟入院料(以下、回復期リハ)と療養病棟に関する主な改定内容についてご紹介していきます。■回復期リハ1・3の要件に「第三者評価の導入」追加 (新規届出の場合は、算定期間は2年間に限る )「日本医療機能評価機構等による第三者の評価を受けていることが望ましい」を追加 ■療養病棟における嚥下機能回復への取組みを評価 「摂食機能又は嚥下機能の回復に必要な体制」を有していない場合は、 医療区分3ではなく医療区分2で算定 次のいずれも満たしていること。 【摂食嚥下機能回復体制加算】 として、加算1~3に細分化されます。
---------------------------------------