病院を選んだ理由、「交通の便」よりも「医師による紹介」が上位に

厚生労働省が9月13日に2020年の「受療行動調査(概数)の概況」を公表しました。「病院を選んだ理由」「ふだん医療機関にかかる時の情報の入手先」「満足度」などの調査がされており、医療経営の1つの参考になる資料になります。今回はその内容の一部について、ご紹介していきます。
■受療行動調査とは
全国の医療施設を利用する患者について、受療の状況や受けた医療に対する満足度等を調査することにより、患者の医療に対する認識や行動を明らかにし、今後の医療行政の基礎資料を得ることを目的としたもので、3年周期で実施されている調査になります。
調査対象としては、全国の一般病院を利用する患者(外来・入院)で、層化無作為抽出した一般病院を利用する患者となりますので、クリニックの患者は含まれていません。ただし、調査の区分としては、入院と外来分かれており、それぞれ以下の項目が調査されています。
・入院:病院を選んだ理由、入院までの期間、医師から受けた説明の程度、今後の治療・療養の希望、退院の許可が出た場合の自宅療養の見通し、満足度 等
・外来:診察等までの待ち時間、診察時間、来院の目的、初めて医師に診てもらったときの自覚症状、医師から受けた説明の程度、病院を選んだ理由、満足度 等
今回はこの中からいくつかご紹介していきます。
■病院を選んだ理由は「交通の便」よりも「医師による紹介」が上位に
外来、入院別に病院を選んだ理由を調査しています。その調査結果では外来、入院ともに「医師による紹介」が最も高く、外来で38.7%、入院で55.5%、次いで、外来では「交通の便がよい」が27.9%、入院では「専門性が高い医療を提供している」が26.5%となっています。特に入院に関しては、過半数が「医師による紹介」を選択しており、病院で新入院を獲得するためには、地域のかかりつけ医などとの連携が欠かせないことがわかります。

「ふだん医療機関にかかる時の情報の入手先」の項目では、ふだん医療機関にかかる時に「情報を入手している」者は、外来が80.0%、入院が83.0%、「特に情報は入手していない」者は、外来が17.2%、入院が14.7%となっています。これからほとんどの患者が医療機関からの情報を入手していることがわかります。
また「情報を入手している」者について、情報の入手先別にみると、外来、入院ともに「家族・知人・友人の口コミ」が最も高く、外来で71.1%、入院で69.4%、次いで、外来では「医療機関が発信するインターネットの情報」が23.5%、入院では「医療機関の相談窓口」が26.2%となっています。口コミは相変わらず高い割合となっています。さらに外来では「医療機関が発信するインターネットの情報」も高い割合を占めており、医療機関からの情報発信は非常に重要であることがわかります。

■3割は大病院に紹介状なしで受診
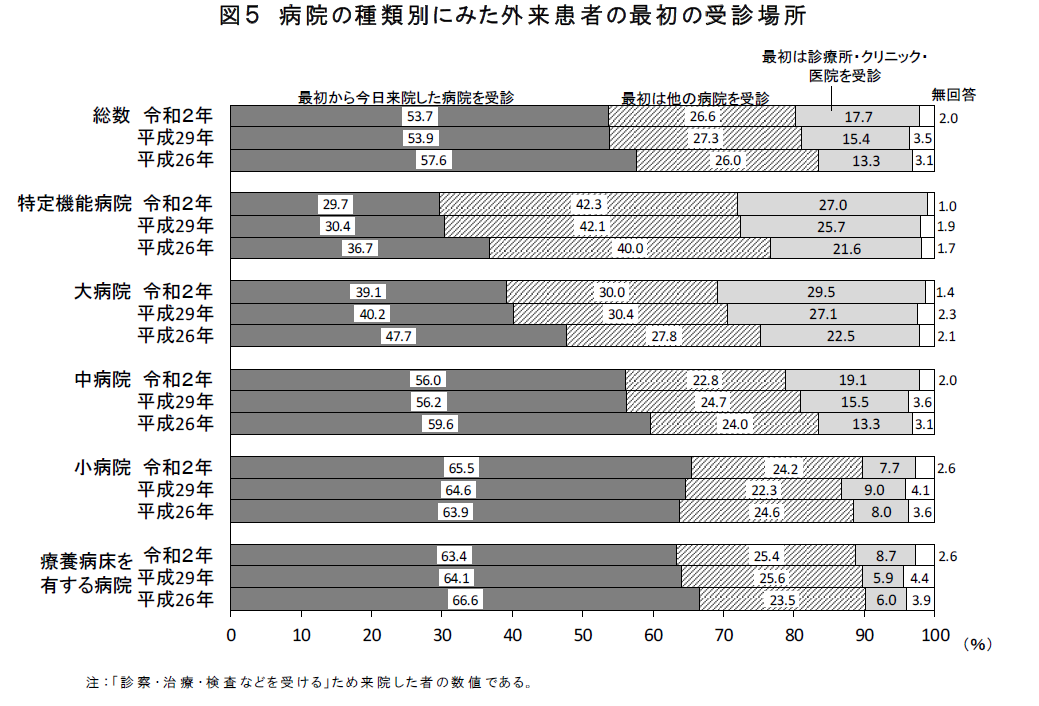
つぎに外来患者の最初の受診場所についてです。結果をみると、 「最初から今日来院した病院を受診」が 53.7%と最も多く、次いで 、「最初は他の病院を受診」が 26.6 、「最初は 診療所・クリニック・医院 を受診」が 17.7%となっています。
また病院の種類別にみると、特定機能病院では「最初は他の病院を受診」が 42.3%と最も多く、それ以外の病院では「最初から今日来院した病院を受診」が最も多くなっています。しかし依然として3割の患者は、特定機能病院などの大病院を、紹介状を持たずに受診しており、外来の機能分化の加速する中、患者側の意識改革も必要と考えられます。

■不満項目は入院では食事、外来では待ち時間
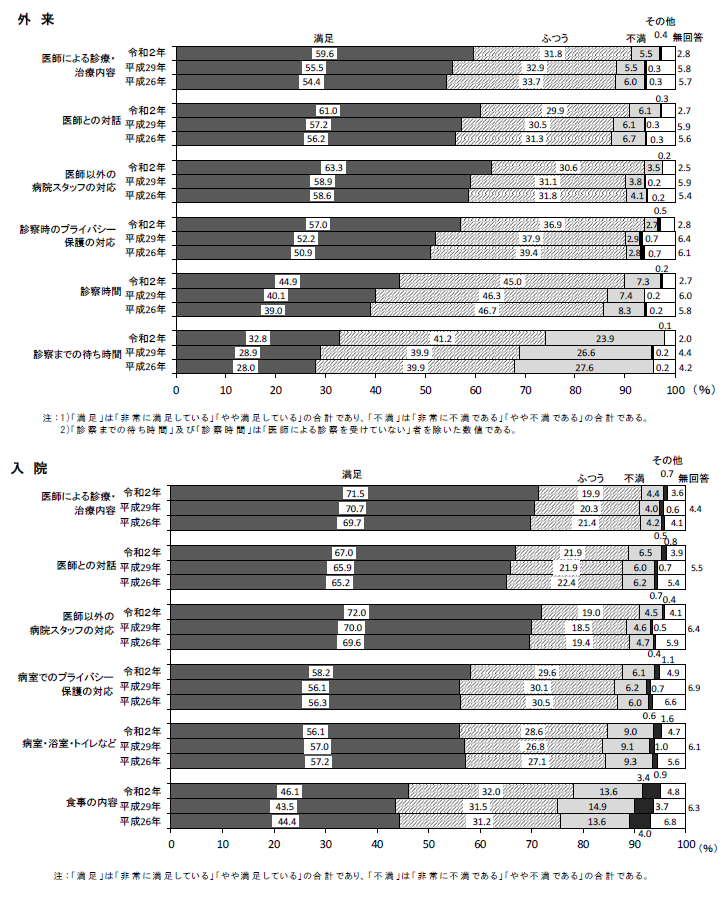
最後に満足度調査にも触れたいと思います。項目別の満足度をみると、「満足」していると回答した者の割合が高いのは、外来、入院ともに「医師による診療・治療内容」「医師との対話」「医師以外の病院スタッフの対応」となっており、外来で約6割、入院で約7 割となっています。例年よりも増加傾向にあり、医師やそれ以外の職員の患者への対応が年々よくなってきている傾向がみえます。
一方、「不満」であると回答した者の割合が最も高いのは、外来では「診察までの待ち時間」が23.9%、入院では「食事の内容」が13.6%となっています。
■おわりに
受療行動調査の中には、医療機関の経営に活かせるものがたくさん入っています。このデータは、自院の状況を確認するための1つの材料といえます。このデータをヒントに、自院の課題解決や患者満足度の向上にどのようにつなげていくか、組織内で意見出しやディスカッションしてみても面白いかもしれません。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
医師の働き方改革、暫定特例水準指定の5段階評価案~各医療機関の労務環境等の評価結果を公表~
2024年4月から医師の時間外上限規制、いわゆる『医師の働き方改革』がスタートします。医療機関は年間の上限基準である960時間(A水準)を超えて勤務する医師がいる場合には、事前に「医療機関勤務環境評価センター」の評価を受ける必要があります。8月23日の「医師の働き方改革の推進に関する検討会」では、その医療機関勤務環境評価センターの評価について議論が行われ、案として5段階評価の内容が示されました。
■暫定特例水準指定までの流れ
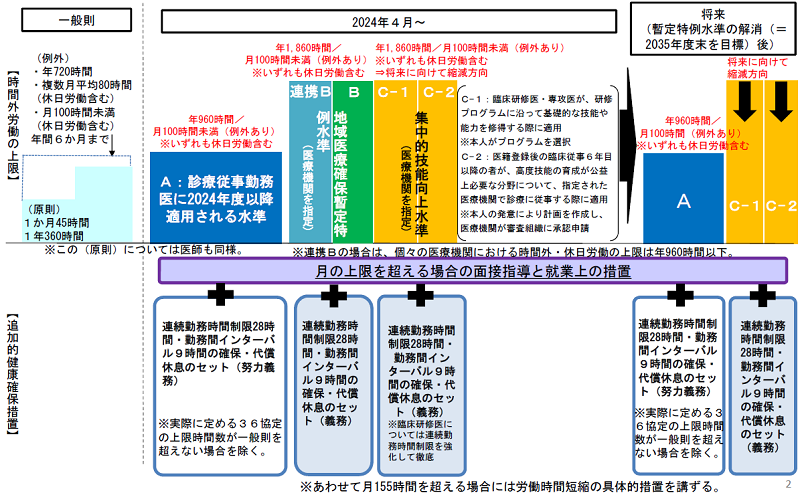
2024年4月から医師の時間外上限規制がスタートします。先日成立した「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律(改正医療法)」に、いわゆる「医師の働き方改革」の枠組みが盛り込まれました。
医療機関においては、すべての勤務医に対して新たな時間外労働の上限規制を適用するとともに、追加的健康確保措置として、「28時間までの連続勤務時間制限」「9時間以上の勤務間インターバル」「代償休息」「面接指導と必要に応じた就業上の措置」などを講じる義務が管理者に課されることになります。
図表:新たな時間外労働の上限規制の原則
出典:「医師の働き方改革の推進に関する検討会」資料
すべての医療機関の勤務医に対して、時間外労働を年間960時間(A水準)以内におさめることを目標としていますが、それが難しい医療機関も当然出てきます。そういった医療機関については、事前に都道府県からB(連携Bも含む)、C水準の指定を受ける必要があります。その指定を受けるための流れは以下のとおりになります。
【1】医療機関で「医師労働時間短縮計画」の作成や「追加的健康確保措置」の体制構築を行う
↓
【2】新設される「医療機関勤務環境評価センター」が各医療機関の体制や取り組み状況を評価する
↓
【3】都道府県が評価センターの評価結果を参考に「B・連携B・C水準に指定するべきか否か」を決定する
■5段階評価案が示される
8月23日に「医師の働き方改革の推進に関する検討会」が開催されました。検討会では、先ほどの「医療機関勤務環境評価センター」の評価について議論され、評価案が提案されました。
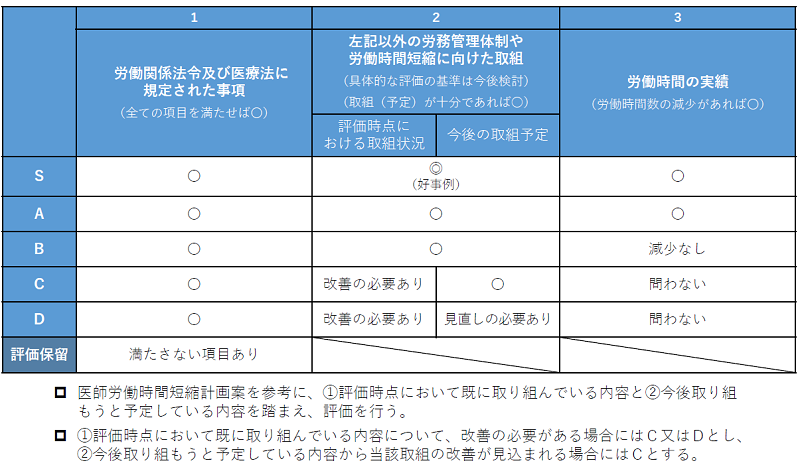
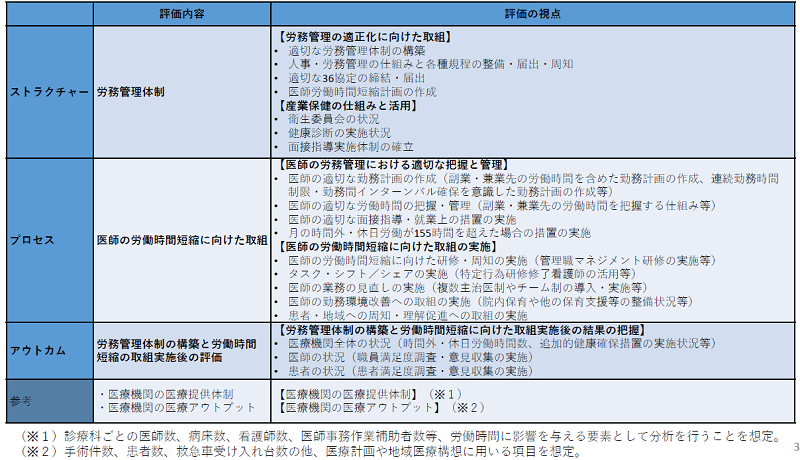
まず大前提として、労働関係法令および医療法に規定された事項を遵守していることが必要です。そのうえで、「医療機関の医師の労働時間短縮の取り組みの評価に関するガイドライン(評価項目と評価基準)」に基づき、『ストラクチャー(労務管理体制)』『プロセス(医師の労働時間短縮に向けた取り組み)』『アウトカム(労務管理体制の構築と労働時間短縮の取り組み実績後の評価)』3つの評価視点(図表)ごとに、「〇」「×」によって評価されます。その評価結果を踏まえて、S・A・B・C・Dの5段階で全体評価(図表)を行うとしています。
図表:3つの評価視点
【5段階評価の概要】
S:他の医療機関の模範となる取り組みが行われ医師の労働時間短縮が着実に進んでいる
A:医師の労働時間短縮に向けた医療機関内の取り組みは十分に行われており医師の労働時間短縮が進んでいる
B:医師の労働時間短縮に向けた医療機関内の取り組みは十分に行われているが、医師の労働時間短縮が進んでいない
C:医師の労働時間短縮に向けた医療機関内の取り組みには改善の必要があり医師労働時間短縮計画案から今後の取り組みの改善が見込まれる
D:医師の労働時間短縮に向けた医療機関内の取り組みには改善の必要があり医師労働時間短縮計画案の見直しが必要である
出典:「医師の働き方改革の推進に関する検討会」(2021年8月23日)の資料
■D判定病院には訪問評価が必要
2024 年4月からの時間外労働の上限規制適用に向けて、一斉に医療機関勤務環境評価センターによる評価の受審、その結果を踏まえた都道府県によるB・連携B・C 水準の指定を行う必要があります。 2022~2023 年度にまず書面で評価を受け、評価結果がD評価となった医療機関については、 2023 年度に追加で訪問評価を受けることとしています。評価保留やD評価となった場合の訪問評価、都道府県における指定の手続きがあることから、 評価の受審が遅い場合には 、2024年4 月に指定が間に合わない可能性があります。そうした事態を避けるためにも、都道府県の勤務環境改善支援センターなどへの相談や、助言・指導を早い段階から受けることが必要といえます。
また評価結果の有効期間は「原則3年間」とされており、初回指定から3年の間に更新評価を受けることになります。

出典:「医師の働き方改革の推進に関する検討会」(2021年8月23日)の資料
■おわりに
医療機関勤務環境評価センターによる5段階の評価結果は、公表していく方針とあります。公表の方法などは議論される予定となっていますが、評価結果を明らかにすることにより、各医療機関での勤務環境の改善への取り組みが促進されることが期待されているようです。
この評価結果は、その病院の勤務環境を表すものであり、D評価であればブラックな病院という印象を、一方でS評価であれば健全な職場環境であるという印象を与える可能性もあり、医師や医療従事者などの採用や確保にも影響を与えることも考えられます。
このように医師を始めとする医療機関における勤務環境改善への取組みは、これから加速する「働き手不足」という長期的な経営課題に対する対応策として、取り組まなければならない重要課題といえるでしょう。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
これから始まる外来機能報告制度はクリニック経営に活かせるか
2022年度の次期診療報酬改定に向けた議論が本格化してきています。入院に関してはこれまで同様に地域医療構想や働き方改革を推進するような内容が盛り込まれることが想定されます。また外来に関しては、「外来医療の機能分化」「かかりつけ医機能の推進」といった点が議論の中心になってくるだろうと思われます。その中で新たに始まる制度として、「外来機能報告制度」があります。今回はこの「外来機能報告制度」がクリニック経営にどのような関連があるか、一緒に考えていけたらと思います。
■外来機能報告制度とは
今年(2021年)5月に成立した改正医療法で「外来機能報告制度」が創設されました。この制度は、全国の病院が外来データを都道府県に報告し、そのデータを踏まえて、各地域で【『医療資源を重点的に活用する外来』を地域で基幹的に担う医療機関】(以下、紹介外来患者中心の医療機関)を明確にしていくものです
これにより、外来医療においても機能分化を進め、 『まずは「かかりつけ医」を受診し、そこから「高機能の病院外来」を紹介してもらう』という患者の流れを強化することにより、「病院勤務医の負担軽減」や「外来医療の質向上」などを目指す仕組みにすることが狙いです。

■クリニック経営への影響は
この制度はクリニック経営にとって、ひとつの機会(チャンス)と捉えることができます。この外来機能報告制度で「紹介外来患者中心の医療機関」に選定された病院は、今診療している比較的軽度の患者さんや治療後の患者さんなどの逆紹介(病院からクリニックへ紹介すること)を推進するはずです。つまり病院経営としては、そういった外来患者の受け皿となってくれるクリニックとの連携を積極的におこないたいはずです。ですので、そういった病院との連携を強化することで、外来患者の獲得につながる可能性は大いにあります。
■病院側の逆紹介が進まない理由
ただ実態として、病院からの逆紹介が進まないケースが往々にしてあります。その進まない要因としては、つぎの点が挙げられます。
①患者説明に時間と労力がかかる
②紹介先のクリニックの顔が見えない
③患者側の理解不足
①③については、クリニック側で対策を講じるのは難しいかもしれません。ただし①は、これから本格化する医師の働き方改革の推進などを理由に、病院側での対策も強化されることが想定されます。また③についても、今回の外来報告機能制度をはじめ、紹介状なし外来患者からの定額負担徴収義務の対象拡大や「上手な医療のかかり方」プロジェクトなど、国としてもさまざまな施策を講じてくるはずです。
一方で、②についてはクリニック側からのアプローチが可能です。自院で対応できる診療内容や患者層などを、病院側の医師や地域連携室に情報発信しておくことや、定期的に情報交換をする場を設けるなどさまざまな対策が考えられます。さらにホームページ上でも地域連携につながるような情報を充実させておくことも効果的かと思います。そのような形で顔がみえる連携を実践することが大切といえます。地域連携を重視しているクリニックでは、地域連携室を一部署として設けているところもあります。病院では地域連携室があるのはもはや当たり前ですが、これからはクリニックでも地域連携室があることが当たり前となる時代がくるかもしれません。これからのクリニック経営においては、地域連携はこれまで以上に重要性が増すキーワードになるといえるのではないでしょうか。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
地域医療構想、具体的対応方針の再検証などで各地域の取組み状況を把握
先日の
コラムで「第8次医療計画等に関する検討会」の検討体制として、検討会の下に「地域医療構想および医師確保計画に関するワーキンググループ(WG)」「外来機能報告等に関するWG」「在宅医療および医療・介護連携に関するWG」の3つのWGを立ち上げ議論することをご紹介しました。先日7月29日に「地域医療構想および医師確保計画に関するワーキンググループ」の第1回目が開催されましたので、今回はその内容の一部について、ご紹介していきます。
■地域医療構想とは
2025年度には、いわゆる団塊の世代がすべて75歳以上の後期高齢者となり、今後、急速に医療ニーズが増加していくと予想されています。さらに2040年には団塊の世代ジュニアが65歳以上となりはじめ、生産年齢人口の層が急速に減少していくと予測されています。このような今後の人口減少・高齢化に伴う医療ニーズの質・量の変化や労働力人口の減少を見据え、質の高い医療を効率的に提供できる体制を構築するためには、医療機関の機能分化・連携を進めていく必要があります。
こうした観点から、各地域における 2025 年の医療需要と病床の必要量について、医療機能(高度急性期・急性期・回復期・慢性期)ごとに推計し、「地域医療構想」として策定されました。各地域では実際の医療提供体制が、この地域医療構想にできるだけ合致させるように、各病院の診療実績や意向などの「病床機能報告」で見える化し、関係者で膝をつき合わせた議論を行っていきます。
直近では、新型コロナウイルス感染症の拡大の影響で、その議論が止まってしまった感が否めないですが、今回第8次医療計画の策定に向けて議論が加速されていくことになると思われます。
■医師確保計画とセットで
この地域医療構想を実現させるためには、各地域で議論のうえで病院の統廃合や病床削減、転換などを考えていく必要がありますが、それと同時に考えておかなければならないこととして「偏在する医師を各地域や病院にどのように配置していくか」ということです。病床数といったハード面だけでなく、医師の配置というソフト面も同時に検討していかなければ、地域医療構想の実現は難しいことは想像できます。そこで、今回のWGでは、「地域医療構想」と「医師確保計画」をセットで検討するWGが設置されています。
■今後の方針として
先日の第1回目のWGでは、地域医療構想の実現に向けた検討事項として、つぎの内容が提案され、了承されました。
【1】各地域における検討・取組状況に関するさらなる把握
①再検証 対象医療機関における具体的対応方針の再検証
②民間医療機関も含めた再検証対象医療機関以外の医療機関における対応方針の策定(策定済の場合、必要に応じた見直しの検討)
【2】地域における協議・取組の促進策に関する検討
①新型コロナ対応の経験も踏まえた、地域医療構想調整会議など都道府県による取組の在り方
②積極的に検討・取組を進めている医療機関・地域に対する支援の在り方 等
【3】 2025年以降を見据えた枠組みの在り方に関する検討
資料には、新型 コロナウイルス感染症への対応状況に配慮しつつ、2023 年度に各都道府県において第8次医療計画の策定作業が進められることを念頭に置き
、2022 年度中を目途に地域医療構想の実現に向けた地域の議論が進められていることが重要となることにも留意とコメントされています。
また医師確保計画に関する検討事項としては以下のとおりです。
【1】各都道府県における計画の策定状況や取組状況に関するさらなる把握
【2】次期医師確保計画の策定(ガイドライン改定)に向けた検討
①医師偏在指標や医師多数区域・医師少数区域の在り方
②医師の確保の方針や目標医師数の在り方
③医師確保に向けた効果的な施策の在り方 等
■おわりに
地域医療構想・医師確保計画の実現に関しては、目の前の差し迫った課題である新型コロナウイルス感染症への対応と同時に、中長期的な課題を検討しなければならないという状況となっています。このような難題に対して、当WGがどのような舵取りをおこなっていくのか、今後の議論の動向に注目です。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
医師の働き方改革、時短計画が努力義務になってどう変わる?医療機関の対応について
7月1日に「医師の働き方改革の推進に関する検討会」が開催されました。検討会では、医師労働時間短縮計画(以下、時短計画)について、2023年度末までの作成義務だったものが努力義務となった点や、時短計画のひな形などについて議論・検討されています。今回はそのポイントについて、一部ご紹介していきます。
■時短計画、義務から努力義務に変更
2024年4月から、すべての勤務医に対して新たな時間外労働の上限規制が適用されます。最終的には、いわゆるA水準といわれる原則、年間960時間以下ですべての勤務医に働いていただくことを目指していますが、地域医療や救急医療の確保、医師の偏在などの点からA水準を超える水準での働き方(B、C水準)も当面認められています。
B、C水準の適用を受けるためには、「時短計画を作成し、都道府県に提出し、第三者評価を受ける」必要があります。つまり、2024年度からB、C水準の適用を受けためには、2023年度末までに時短計画を作成し評価を受け、都道府県より指定されなければなりません。
そのため、「時間外労働が960時間超となる勤務医がいる医療機関」について2023年度末までの作成を「義務づける」方向で検討が進められてきました。しかし法案作成段階で、「時間外労働が960時間超となる勤務医がいる医療機関すべてに義務化することは法技術的に困難である」と判断され、時短計画は2023年度末までの「努力義務」に変更されました。
■「努力義務」への変更による影響は?
この変更によるどのような影響があるでしょうか。努力義務になったことで医療機関としては、少しゆったり構えられるかというとそういうわけでもなさそうです。B、C水準の指定を受けるためには、2023年末までに第三者評価を受ける必要があることは変わりありませんし、そのために時短計画の作成が必要であることももちろん変わりはありません。
また2023年度末までに時間外を960時間以下におさえる取組みをしている医療機関においても、目論見通りに進めばよいのですが、その通りに進まなかった場合、慌てて時短計画を作成し評価を受けるというのは、現実的ではありません。あらゆる事態を想定すると、変更前と同様に、早めに時短計画の作成を進めておくことが安心といえます。
今回、その時短計画のひな型/作成例についてもあらためて公開されました。「2023年度末までの計画」と「2024年度以降の計画」の2通りの事例が以下のように公開されています。


■勤務時間の把握をどう調査するか?
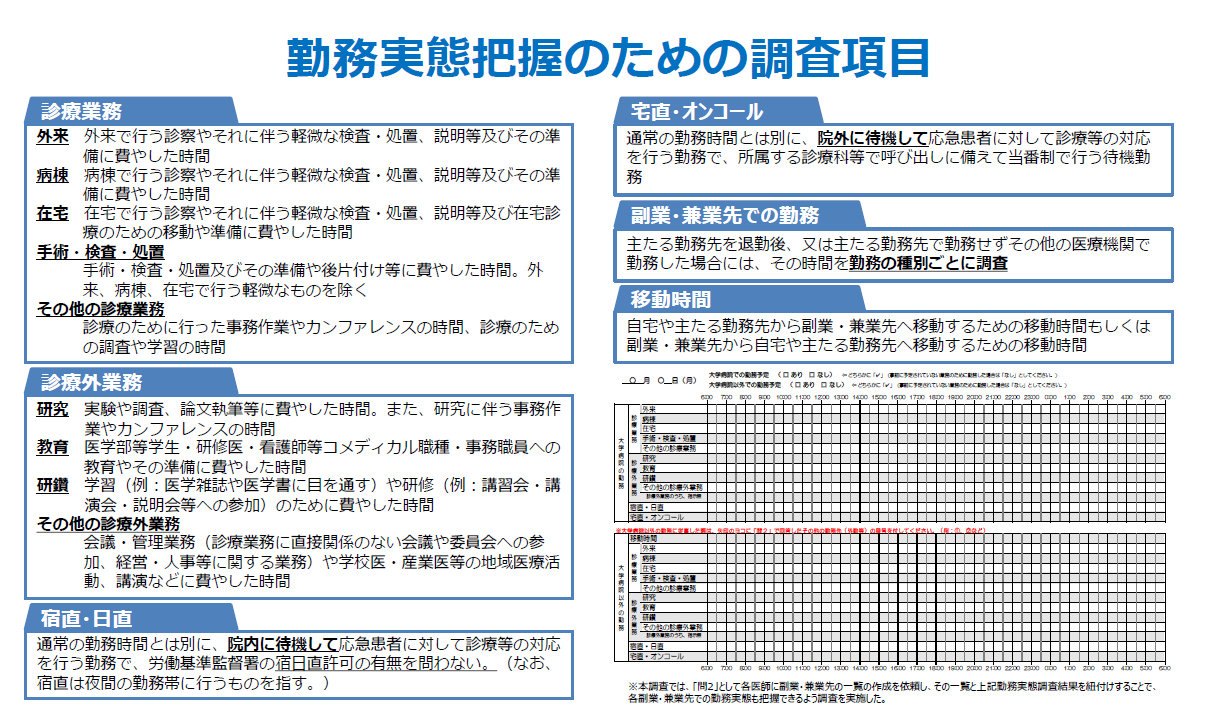
時短計画を作成するにしても、まずは現状の勤務医がどのくらい時間外などを行っているか、把握することが重要となってきます。今回の検討会では、その調査方法についても公開されていますので、ポイントだけシェアいたします。
・調査期間:祝日等がない標準的な1 週間
1ヶ月、半年とある程度の期間で医師の勤務実態を把握することが望ましいが、医師への負担、分析にかかる労力等を考えると非現実的である。
・調査項目
■おわりに
医師の働き方改革については、医療機関における自院での努力ももちろん必要ですが、それだけでなく、地域医療構想や医師の偏在対策などの影響も多分にあると想定します。さらには、医療機関のかかり方における国民の意識変革など、あらゆるものが一体となり実現できるものといえるでしょう。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
第8次医療計画策定に向けた議論がスタート
厚生労働省は6月18日、「第8次医療計画等に関する検討会」の初会合が開催されました。5月28日に公布された改正医療法を踏まえ、2024年4月開始となる第8次医療計画の作成指針等について検討するための会となります。今回は、第8次医療計画策定に向けたスケジュールや検討体制などについて議論されました。本稿では、その内容の一部についてご紹介します。
■そもそも医療計画とは
医療計画は、医療資源の地域的偏在の是正と医療施設の連携を推進するため、昭和 60 年の医療法改正により導入されました。その定義としては、「国の定める基本方針に即し、地域の実情に応じて、当該都道府県における医療提供体制の確保を図るために策定するもの」とされています。内容としては、主に各地域における以下の5項目が記載された計画書になります。その名のとおり計画書になりますので、その計画に沿って各都道府県と医療機関が協働し、目標を達成していくことが求められています。
①医療圏の設定、基準病床数の算定
②地域医療構想
③5疾病・5事業および在宅医療に関する項目
※ただし、令和6年度からは「新興感染症等の感染拡大時における医療を追加し、6事業。
④医師の確保に関する事項
⑤外来医療に係る医療提供体制の確保に関する事項
医療計画は医療法により策定することが定められています。当初は5年ごとに改定されていましたが、高齢化がさらに進む中で、3年を1期とする介護保険事業(支援)計画と医療計画との連携・整合が重要となることから、現行の第7次医療計画からは1期が6年に改められることになりました(3年ごとに中間見直しも実施)。そして、第8次医療計画は2024年度から2029年度までを対象とする計画となります。
医療計画の策定は、各都道府県が自由に策定するわけではなく、厚生労働省から示される「基本方針」に沿って作られます。この基本方針が、各都道府県が計画を作成するためのひとつの拠り所になります。今回の第8次医療計画であれば、つぎのような流れで進められる予定です(図表)。
2022年度中に厚生労働省が基本方針を策定し、公表
↓
2023年度中に各都道府県で計画を作成
↓
2024年度から新たな「第8次医療計画」がスタート
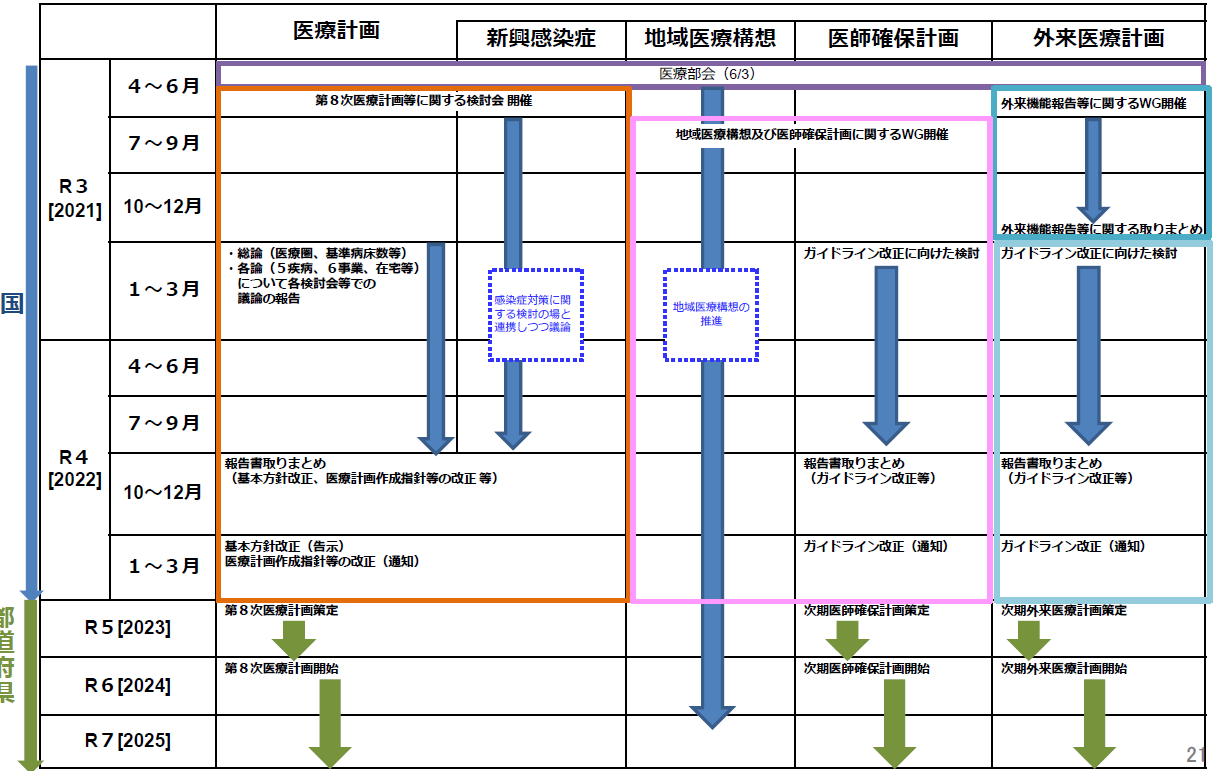
図表 第8次医療計画に向けた取組(全体イメージ)【案】
出典:第1回第8次医療計画等に関する検討会 資料
■3つのワーキンググループを設置
第8次医療計画では、新型コロナウイルス感染拡大を受けて「新興感染症等への対応」を新たな事業として盛り込むことになっています。その他にも、外来機能報告等など新たな事項が新設されています。そこで今回の検討会では、第8次医療計画策定に向けた検討体制として次のようなイメージ案を示しました(図表)。
●特に集中的な検討が必要な項目があることから、検討会の下に「地域医療構想および医師確保計画に関するワーキンググループ(WG)」「外来機能報告等に関するWG」「在宅医療および医療・介護連携に関するWG」の3つのWGを立ち上げ議論する
●新興感染症等への対応に関して、感染症対策(予防計画)に関する検討の場と密に連携する観点から、双方の検討会・検討の場の構成員が合同で議論を行う機会を設ける
図表 第8次医療計画の策定に向けた検討体制(イメージ)【案】
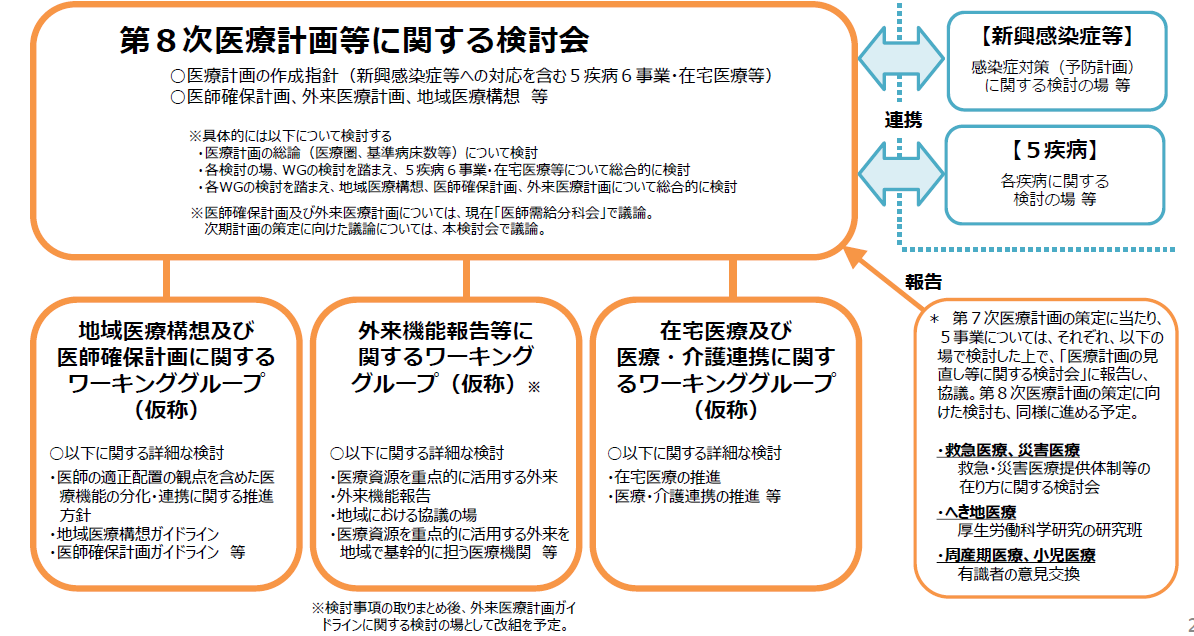
出典:第1回第8次医療計画等に関する検討会 資料
■地域医療構想は医師確保計画とセットで
このうち、「地域医療構想および医師確保計画に関するWG」では、地域医療構想の実現に向けた検討と合わせて、「医師の適正配置の観点を含めた医療機能の分化・連携に関する推進方針」「医師確保計画ガイドライン」などを検討することが盛り込まれています。地域医療構想の実現には、病床機能の転換や病院の再編・統合といったハード的なものと合わせて、そこで働く医師人材の確保とを、セットで検討することが不可欠という考えによるものと思われます。
また2022年の外来機能報告等の施行を控える「外来医療計画」については、新設される「外来機能報告等に関するWG」で、概ね月1回程度の議論を重ね、第8次医療計画等に関する検討会や医療部会に報告しながら、2021年12月末を目途に「外来機能報告等に関する取りまとめ」を行うとしたスケジュールイメージが示されました(図表)。検討が必要な事項として、次の項目が挙げられています。
・医療資源を重点的に活用する外来(具体的な項目、呼称等)
・外来機能報告(報告項目、報告スケジュール等)
・地域における協議の場(参加者、協議スケジュール等)
・医療資源を重点的に活用する外来を地域で基幹的に担う医療機関(国の定める基準 、呼称等)
・紹介・逆紹介の 推進、診療科ごとの外来分析その他の外来機能報告等の施行に必要な事項
■おわりに
医療計画は各地域におけるこれから先6年間の医療提供体制の方向性を示したものであり、医療機関の今後の経営方針を検討するうえでは抑えておくべきものといえます。新型コロナウイルス感染症拡大を受けて、少しペースダウンをした感がある地域医療構想に関しても、これを機に議論が加速するのではないかと想定されます。また2022年度から始まる「外来機能報告制度」についてもこれから詳細が詰められていきます。これまでの「医療提供体制の在り方」を見直すためにどのような議論がなされていくのか、今後の検討会の動向を注視していく必要があるといえます。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
クリニック経営に欠かせない情報発信の効果とは
新型コロナウイルスの感染拡大が始まってから1年以上が経過しました。医療業界も他の業界と同様に大きな影響を受けており、その影響はコロナ感染症患者を受け入れている病院だけでなく、クリニックも例外ではありません。 1年以上経過しても患者数が回復せず、残念ながら閉院されたクリニックや、閉院を検討しているクリニックもあるようです。
■将来の医療・介護ニーズ需要減を顕在化
新型コロナウイルス感染症による今の医療機関の状況は、将来の高齢者の人口減少による医療・介護ニーズ需要の減少を、前倒しで顕在化させたという見方があります。つまり、将来的には現在のような医療・介護ニーズ需要の中で、クリニック経営を成立させていく必要が出てくるということになります。
実際に、このような厳しい環境下においても、コロナ前と同等、あるいはそれ以上の患者さんを診ているクリニックも数多くあります。ある意味、クリニックの二極化が進んだとも考えられます。その差はいったい何でしょうか?
その差のひとつに「情報発信」の差があると考えています。
今回はそのクリニックにおける「情報発信」について、医療機関におけるマーケティングの基本概念に立ち戻って考えてみたいと思います。
■情報発信の効果とは
これからのクリニック経営において、情報発信の差は、これまで以上に大きな要素になると考えられます。情報発信というと、今の時代はホームページやSNSがパッと思い浮かびますが、それ以外にも看板や電柱広告、紙媒体での院内報など、さまざまなツールがあります。
では、これらの情報発信はどんな効果があるのか、マーケティング的な視点から深掘りしていきたいと思います。
消費者の行動モデルを表している「AISAS(アイサス)」というマーケティング用語があります。Attention(認知・注意)・Interest(興味・関心)・Search(検索)・Action(行動)・Share(共有)の頭文字を組み合わせた造語で、AISASの順番で消費者は意思決定プロセスを踏むと考えられています。
これをクリニックに当てはめてみた場合、つぎのようになります。

では、情報発信が上記のどのプロセスに影響するかというと、主には「①存在の認知」「②動機づけ」「③検索」になります。
①存在の認知
開業して最初の関門は、地域の患者さんなどにクリニックを知ってもらうことです。これはクリニックだけでなく、他の小売店も同様です。AISASの順番でわかるとおり、存在を知ってもらわなければつぎのプロセスには進んでいきません。ですので、開業最初は広告・宣伝の強化が必要となってきます。
看板や電柱広告などはまさしく存在の認知に役立ちます。その他にも、内覧会や患者さん向け勉強会などもクリニックの存在を知ってもらうにはとても有効的です。
②動機づけ
続いて動機づけです。クリニックの場合は「熱が出た」「怪我をした」など、クリニック側で仕掛けるというよりも、患者側で自然に発生し必要に迫られるケースがほとんどかと思います。
しかし、クリニックの中には患者さんに対して情報発信することで、潜在的な来院動機を掘り起こしているところもあります。その方法とは、メルマガやLineなどのプッシュ型による情報発信になります。
例えば、花粉症の時期であれば、花粉対策やアレルギー検査開始の情報を発信することで、来院する動機をさりげなく与える工夫をしているクリニックもあります。またコロナ禍であれば、受診控えを少しでも和らげるために、感染症対策をしっかりやっていることを適宜情報発信しているところもあります。
このようなプッシュ型の情報発信は、医療機関ではあまり必要とされていなかったかもしれません。しかしこれからの時代、クリニック側からのプッシュ型の情報発信が、集患に欠かせなくなってくるかもしれません。
③検索
検索というと最近ではインターネット内で行われることがほとんどです。ほとんどの患者さんがクリニックを探す場合には、ホームページや口コミサイト、ブログ、さらにはSNSなど、インターネット上で情報を集めます。
そういった患者さんの意思決定プロセスを考えると、ホームページをもつことは当然ですが、合わせて内容の充実も大切になってきます。さらにスマートフォンやタブレットの画面表示にも最適な作り方をすることが必要といえます。
■どの情報発信を強化していくか
仮に、自院の患者さんの来院状況を、このAISASモデルに照らし合わせて考えた場合に、どこのプロセスで患者さんが離脱している可能性があるでしょうか。もしくはさらに患者さんに来院してもらうためには、どのような情報発信が必要でしょうか。一度、AISASモデルに照らし合わせて考えてみてはいかがでしょうか。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
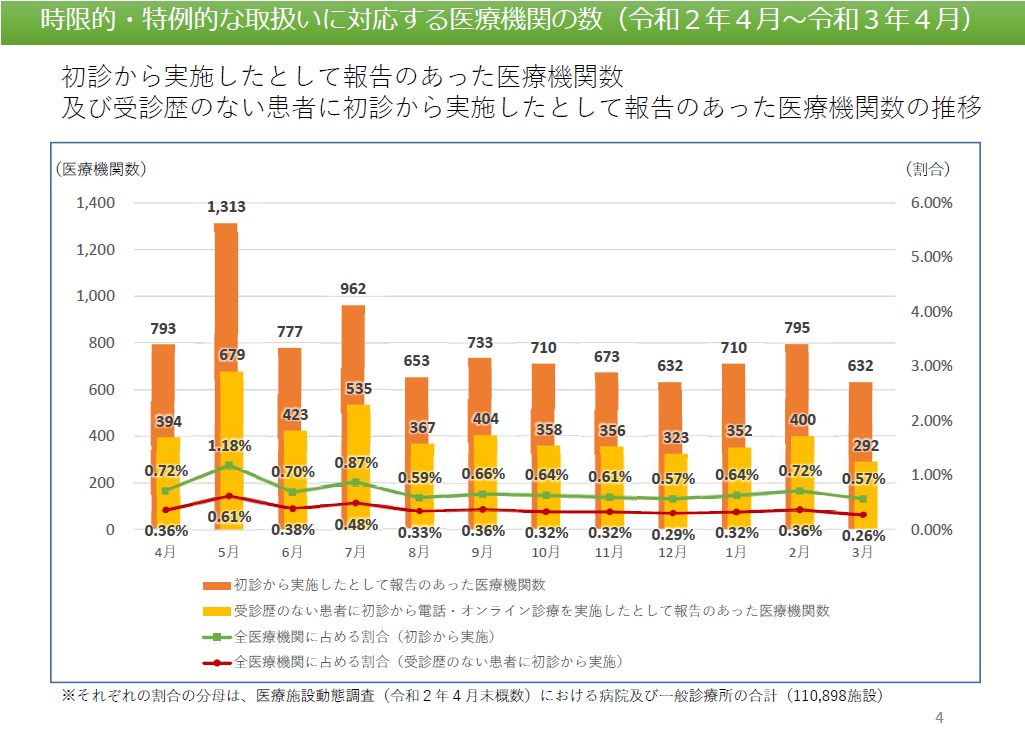
「オンライン診療等の実施登録した医療機関数」は全体の約15%と横ばい
5月31日に「オンライン診療の適切な実施に関する指針の見直しに関する検討会」が開催されました。電話・オンライン診療は、2020年4月から「新型コロナウイルス感染症対応」として、臨時特例的に大幅に規制緩和されていますが、それらの実施状況については3ヶ月に1回の頻度で検証されてきました。今回の検討会では、その1~3月の検証結果が報告されました。今回はその内容について、一部ご紹介していきます。
■電話・オンライン診療に対応できる医療機関数は横ばいで推移
電話・オンライン診療は、2020年4月から「新型コロナウイルス感染症対応」として、臨時特例的に大幅に拡大されており、初診患者にも一定の制限はあるものの臨時的に認められています。
厚生労働省は、こうした電話・オンライン診療について、全症例を報告することを義務付けており、その報告内容を集計・分析し、「原則として3か月ごとに検証する」こととしています。今回、1~3月の状況が報告され、これで約1年間分の推移が追えることになります。
それによると、「電話や情報通信機器を用いた診療を実施できるとして登録した医療機関数」は、2020年6月に16,000施設を超えてからは横ばいで推移しており、2021年4月末時点では16,843施設と大きな変化はありません。同様に「初診から実施できるとして登録した医療機関数」についても、6月末が6761件に対して、4月末は7156件と大きな変化はなく、横ばいで推移していることがわかります。

また全医療機関に占める「初診から電話・オンライン診療を実施した医療機関」の割合については、5月に1.18%でピークとなり、6月以降は0.60~0.80%の間で推移しています。さらに「完全初診患者に電話・オンライン診療を実施した医療機関」の割合についても5月に0.61%でピークとなり、その後は0.30~0.40%の間を推移しており、こちらも横ばいで推移しています。

このような検証結果だけをみると、オンライン診療等についてはこれまでにないほど大幅に規制緩和されているにもかかわらず、実施件数がそれほど伸びない、横ばいということは、オンライン診療等への需要はそれほど高くないのではないかという見方もできます。また一方で、医療機関としても積極的に活用する段階まできていない、準備ができていないという要因もあるのかもしれません。いずれにせよ、オンライン診療等を根付かせていくためには、まだまだ時間を要すると思われます。
■オンライン診療等を利用している患者の背景は?
続いて、電話・オンライン診療を利用している患者側に目を向けてみましょう。
まずは利用している年齢層ですが、年齢階層別でみると「0~10歳」が電話診療で33%、オンライン診療で24%と1番多くなっています。次いで「31~40歳」が電話診療で16%、オンライン診療で22%と多くなっています。
また年齢階層別の疾患をみると、「0~14歳」では「上気道炎」「アレルギー性鼻炎」「気管支炎」などが多く、「15歳以上」では「発熱」「上気道炎」が多くなっています。
このような結果をみると、小児科や耳鼻咽喉科クリニックなどでは電話・オンライン診療のニーズは他の診療科よりも高いといえそうです。

■特例措置要件を一定数守らず、「基礎疾患の情報がない場合の8日以上の処方」が最も多い
今回の臨時特例では、過去に一度も受診歴がなく、他院からの診療情報提供などもない患者、いわゆる完全初診患者に対するオンライン診療等も認められています。ただし、そのような完全初初診患者については、誤診や重症化の見落としなどのリスクが極めて強くなることから、「麻薬・向精神薬の処方はできない」「処方日数は7日間を上限とする」などといった特例措置の要件が求められています。
検証では、「特例措置の要件を守らない処方の件数の推移」も追っており、その結果をみると、特例措置の要件を守らないケースは減少していますが、一定数は依然としてあるという状況がみてとれます。特に「基礎疾患の情報がない場合の8日以上の処方」の事例が最も多くなっています。

またオンライン診療等については、オンライン診療等に適していない症状や兆候がある場合には、速やかに対面での受診を勧めることとしています。
報告数に比して、受診勧奨が行われている件数が少なく、また慎重な対応が必要な症状であっても受診勧奨の件数は多くないことが明らかにされています。
オンライン診療等で懸念されている安全性と信頼性を検討するうえで、このような検証結果は非常に有用といえます。

■おわりに
国としては、国民が「かかりつけ医」をしっかり持つことを推奨しています。個人的にはこちらの状態を把握されている「かかりつけ医」とのオンライン診療等であれば、活用してみたいという想いはありますが、まだまだ医療機関側の対応準備などが整っていないように感じます。そういった医療機関を後押しするためにも、今後、オンライン診療を医療全体の中でどのような位置づけにしていくのかを示すことが、ひとつのポイントではないかと考えます。
資料出典:第15回オンライン診療の適切な実施に関する指針の見直しに関する検討会 資料
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
コロナ回復患者の後方支援病院確保に向け支援措置を再整理
厚生労働省は5月11日に「新型コロナウイルス感染症から回復した患者の転院を受け入れる後方支援医療機関の確保について」を事務連絡しました。今回の内容は、新型コロナウイルス感染症発症後、懸命な治療によって回復し、退院基準を満たした患者(回復患者)を受け入れる後方病院に対する支援策について、これまで実施されている内容と合わせて整理したものとなっています。それだけ現状において、回復患者を受け入れる後方支援医療機関の確保が重要課題となっていることがうかがえます。
■直近のコロナ病床稼働率、大阪80%超
直近のコロナ病床稼働率について少し見ていきたいと思います。
5月12日に開催された第34回新型コロナウイルス感染症対策アドバイザリーボードに資料によると、5月4日時点で全国は44.9%となっています。まだ5割を満たない稼働状況ですが、重症者数の動向が増加傾向であることを考えると予断を許さない状況であることがうかがえます。
エリア別では、東京は36.4%、神奈川28.2%、埼玉44.3%、千葉30.0%と首都圏エリアでは全国の稼働率を下回っています。一方で、大阪83.2%、京都67.6%、兵庫61.3%、福岡62.2%、沖縄68.9%と全国の稼働率を大きく上回っています。特に大阪は、この時点では8割を超えています。
コロナ病床を増やせばよいのでしょうが、すぐには難しいということもあり、まずはコロナ病床の回転率をできるだけ上げていく必要があるといえます。
そうすると、回復患者を即座に受け取ってくれる後方支援医療機関の役割が重要となってくるのです。
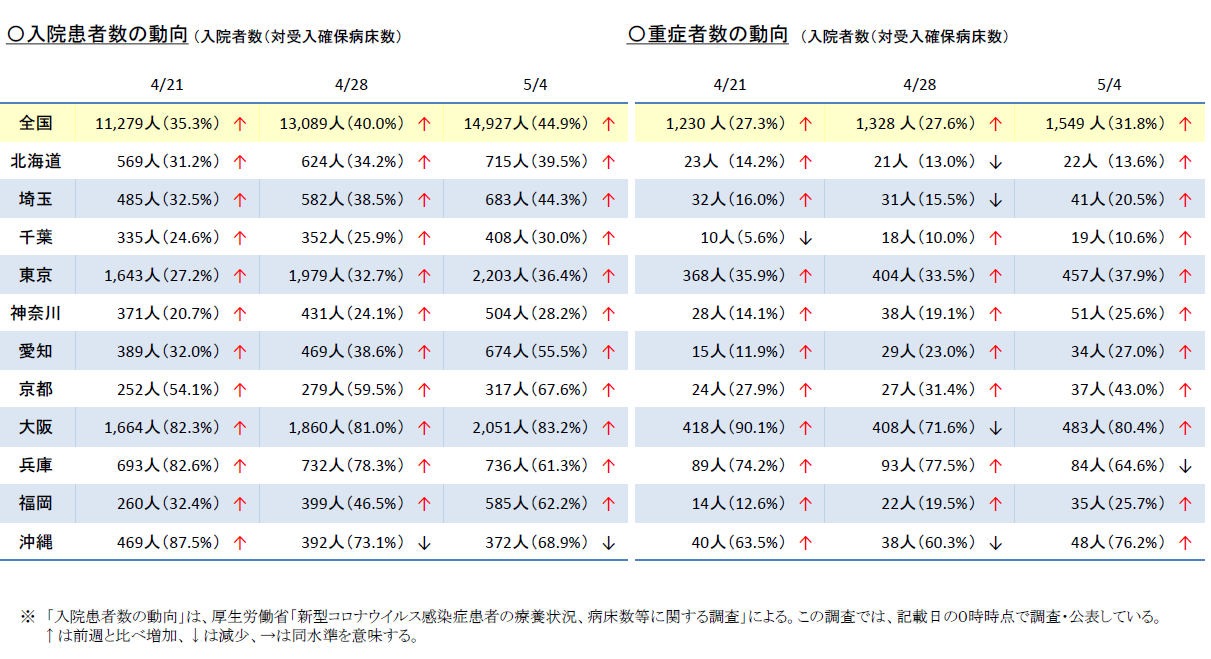
出典:第34回新型コロナウイルス感染症対策アドバイザリーボード
■後方支援医療機関に対する主な支援措置を再整理
後方支援医療機関に対する支援措置として、次のようなものがこれまでアナウンスされています。あらためて確認していきましょう。
【1】診療報酬上の臨時的な取扱い
①コロナ感染症から回復した後、引き続き入院管理が必要な患者を受け入れた医療機関で、必要な感染予防策を講じて入院診療を行った場合は、二類感染症患者入院診療加算の3倍(750点/日)を算定できる
②コロナ感染症から回復した後、引き続き入院管理が必要な患者を受け入れた医療機関では救急医療管理加算1(950点/日)を最大90日間算定できる
③コロナ感染症から回復した後、引き続き入院管理が必要な患者を受け入れた医療機関で、「個室」で必要な感染予防策を講じた上で入院診療を行った場合は、二類感染症患者療養環境特別加算の「個室加算」(300点/日)を最大90日間算定できる
【2】新型コロナウイルス感染症感染拡大防止・医療提供体制確保支援補助金
院内等での感染拡大を防ぎながら必要な医療を提供するための診療体制確保等に要する費用が補助対象となっており、回復患者の受入れに当たって必要となる個人防護具の購入費等も補助対象となる(令和2年度に補助を受けた医療機関では、原則として補助対象外である点に留意)
【3】オーバーベッドの特例
①新型コロナウイルス感染症の退院基準を満たしたが、引き続き入院が必要な状態の患者について、当該患者の転院を受け入れている医療機関においては、医療法施行規則第10条ただし書きの臨時応急の場合に該当し、当該患者について、緊急時の対応として、病室に定員を超過して入院させたり、病室以外の場所に入院させたりして差し支えない
②診療報酬においても、緊急事態宣言の出されている期間については、その対象の区域にかかわらず、全ての保険医療機関について、「厚生労働大臣の定める入院患者数の基準及び医師等の定員数の基準並びに入院基本料の算定方法について」の減額措置は適用しない
【4】院内感染によりクラスターが発生した場合の支援
緊急包括支援事業において、「院内感染の発生により、病棟全体や病院全体が実質的に重点医療機関の要件を満たすような医療機関については、都道府県が厚生労働省と協議して重点医療機関と認めた場合は、 都道府県が認めた期日に遡及して、都道府県が認めた期間に限り指定されたものとみなして、重点医療機関の空床確保の補助の対象として差し支えない」とされている。クラスター発生時における空床や休止病床について、コロナ感染患者を受け入れるためのものでなくても、都道府県が認めた期間に限り重点医療機関に指定されたものとみなして、緊急包括支援交付金を活用して、重点医療機関の空床確保の補助対象とすることが可能である。
その他にも、【後方支援医療機関への転院支援】として、「後方支援医療機関のリスト作成」「G-MIS による受入可能病床数の把握」、「地域の実情に応じた転院調整」、「転院患者の移送の支援」などをあらためて公表しています。
さらに、後方支援医療機関が、安心して回復患者を受けられるように【新型コロナウイルス感染症患者の退院基準】も明確に示しています。
■おわりに
新型コロナウイルス感染症の拡大を受け、あらためて各医療機関の医療機能の明確化が必要であり、その情報を各地域、医療機関で共有しておく必要であると感じます。そしてそれをどこの誰がリーダーシップを発揮して実行していくのか、注目したいところです。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
新型コロナ対応、「診療所の役割強化を」提言
5月6日の新型コロナウイルス感染症対策アドバイザリーボードの会合が開催されました。会合では、直近の感染状況等の分析と評価について議論のほかに、脇田座長や釜萢敏・日本医師会常任理事、尾身茂・地域医療機能推進機構理事長などメンバー4人の連名による「新型コロナウイルス感染症に対する医療提供体制の強化(たたき台)」の提言がありました。今回はその内容について、ご紹介していきます。
■直近の感染状況は?
医療提供体制の強化の提言の前に、直近の感染状況等に関する報告がありました。一都三県および関西圏の情報について、ここでは共有します。
【東京】
東京では20~50代の感染拡大により、全体でも感染者数の増加傾向が継続していると指摘。先週今週比に低下傾向が見られるものの、実効再生産数1以上が2カ月近く継続。地域的には都心を中心に周辺にも広がりが継続しているとしています。ただし、緊急事態宣言開始後は夜間滞留人口・昼間滞留人口ともに急減しており、2度目の緊急事態宣言時の最低値を下回る水準に。ただし、実効再生産数は1を下回っておらず、GW後も新規感染者数の増加が継続する可能性が指摘されています。
【埼玉、千葉、神奈川】
まん延防止等重点措置の開始から2週間経過したものの、新規感染者数は横ばいから微増で、夜間滞留人口・昼間滞留人口はGWに入り減少に転じたとしています。しかし実効再生産数は1前後で、新規感染者数は横ばいが続く可能性があると指摘されています。
【関西圏】
大阪、兵庫を中心に、医療提供体制や公衆衛生体制の非常に厳しい状況が継続し、救急搬送の困難事例が増えて一般医療を制限せざるを得ない危機的な状況が続いている。そのうえで、必要な医療を受けられる体制を守るためには、新規感染者数を減少させることが必須だとしています。また周辺では、奈良、和歌山では減少の動きが見られるとしています。
■医療提供体制、診療所の役割強化が必要
そのような感染状況等の議論の中、会合では「新型コロナウイルス感染症に対する医療提供体制の強化(たたき台)」として、以下の内容が提言されました。
【対策1】診療所の役割強化
診療所においても可能な範囲でさらに感染症対応能力を向上
●診療所スタッフの感染防止能力の向上
ゾーニングの工夫
動線の分離
●在宅診療・遠隔診療の取り組みを拡大
●施設療養・自宅療養中の新型コロナウイルス感染者への関与を拡大
●これらについての診療報酬など財政支援の継続
【対策2】都道府県における入退院調整に関する地域関係者間の連携強化
●後方病院の確保と転院調整本部の機能強化
●病院機能に応じた入院受け入れ可能情報の地域関係者間でのリアルタイムの共有
【対策3】災害医療ととらえた、病床・人材の確保に対する国の支援のさらなる強化
●現下の状況は災害医療的な対応が求められるとの認識の下、都道府県の病床・人材の確保に関する広域調整を国が支援するとともに、場合によっては国から病床や医療人材の確保を働きかけ
これまでは新型コロナウイルスに関しては、病院の役割を中心に議論されてきていましたが、今回はそれに加えて診療所の役割についても強化すべく議論が必要とされています。たとえば、施設療養・自宅療養中の患者など、診療所で対応できる患者については対応を求め、それに対して診療報酬などの財政支援が継続されていくことが提言されています。また病床確保に向けては、コロナ回復後の患者を受入れることができる後方病院や介護施設などの充実が必要であり、そのための地域関係者間での連携強化が必要としています。
■おわりに
新型コロナウイルスの感染拡大を踏まえ、病床の確保など医療提供体制をあらためて見直すことが必要とされています。その影響により、地域医療構想を含めた医療提供体制改革は一層、視界不良となったと言わざるを得ません。増してや新型コロナと地域医療構想は相性が悪く、短期的な有事対応と中長期的な平時対応を必要に応じて切り替える柔軟なスタンスが必要となってきます。医療提供体制改革の推進に際して、都道府県は難しい舵取りを強いられているといえるでしょう。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。