2021年医療法等改正のチェックポイント-医師の働き方、タスクシフト/シェアの推進、外来医療の機能の明確化・連携など-
「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律案」が2021年3月18日から衆議院本会議で審議入りし、4月8日に可決されました。今回の改正項目は、「Ⅰ.医師の働き方改革」「Ⅱ. 各医療関係職種の専門性の活用」「Ⅲ. 地域の実情に応じた医療提供体制の確保」「Ⅳ. 持ち分の定めのない医療法人への移行計画認定制度の延長」の4つとなっています(図表)。ここでは、その法案から、「医師の時間外労働上限規制」「タスクシフト/シェアの推進」「医師養成課程の見直し」「外来機能報告制度の創設」にフォーカスして、改正のチェックポイントをご紹介します。
図表:「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律案」の概要

出典:第78回社会保障審議会医療部会 資料
■チェック①医師の時間外労働上限規制
これまでの我が国の医療は医師の長時間労働により支えられており、今後、医療ニーズの変化や医療の高度化、少子化に伴う医療の担い手の減少が進む中で、医師個人に対する負担がさらに増加することが予想されています。こうした中、医師が健康に働き続けることのできる環境を整備することは、医師本人にとってはもとより、患者・国民に対して提供される医療の質・安全を確保すると同時に、持続可能な医療提供体制を維持していく上で重要となります。
そこで、医師の働き方改革に関連して、長時間労働の医師を対象に、労働時間短縮と健康を確保するための対策が盛り込まれました。医療法の改正事案で、2024年4月より適用開始となる医師に対する時間外労働の上限規制に向けた対応として、次の3つの対策が講じられます。
(1)勤務する医師が長時間労働となる医療機関に対して「医師労働時間短縮計画書」の作成を求める。
(2)やむを得ず高い上限時間を適用する医療機関を都道府県知事が指定する制度を創設する。
(3)高い上限時間を適用する医療機関においては、面談指導、連続勤務時間の制限、勤務間インターバル規制などの健康確保措置を実施する。
■チェック②タスクシフト/シェアの推進
「Ⅱ. 各医療関係職種の専門性の活用」では、1つにタスクシフト/シェアの推進のための「医療関係職種の業務範囲の見直し」が挙げられています。これは医師の働き方改革に関連したもので、医師の負担を軽減しつつ、医療関係職種がより専門性を活かせるよう、各職種の業務範囲の拡大等を行うものです。関連する法律は、診療放射線技師法、臨床検査技師等に関する法律、臨床工学技士法、救急救命士法の4つであり、改正案により、それぞれの職種に新たな業務が認められることになります(図表)。それぞれタスクシフト/シェア案は、2021年10月1日の施行を目指しています。
図表 医療関係職種の業務範囲の見直し

出典:第78回社会保障審議会医療部会 資料
■チェック③医師養成課程の見直し
「Ⅱ. 各医療関係職種の専門性の活用」のもう1つが、「医師の養成課程の見直し」になります。
改正案では、(1)共用試験合格を医師国家試験の受験資格要件とすることを医師法に位置付ける、(2)共用試験に合格した医学生が臨床実習として医業を行うことができると明確化する─が盛り込まれました。これにより、共用試験に合格した医学生について、医師法第17条の規定にかかわらず、大学が行う臨床実習において、医師の指導監督のもとで医業を行うことができるようになります。(1)は2025年4月1日、(2)は2023年4月1日の施行を目指しており、歯科医師についても同様の対応となります。
■チェック④外来機能報告制度の創設
「Ⅲ. 地域の実情に応じた医療提供体制の確保」の柱の1つに、外来機能報告制度の創設が2022年4月1日施行を目指し、盛り込まれました。
外来医療の機能の明確化・連携に向けて、データに基づく議論を地域で進めるために、
(1)医療機関が都道府県に外来医療の実施状況を報告する
(2)(1)の外来機能報告を踏まえて「地域の協議の場」において、外来機能の明確化・連携に向けて必要な協議を行う
(3)そして「医療資源を重点的に活用する外来」を地域で基幹的に担う医療機関(紹介患者への外来を基本とする医療機関)を明確化する
ことが盛り込まれました。
「医療資源を重点的に活用する外来」のイメージとしては、「医療資源を重点的に活用する入院の前後の外来(悪性腫瘍手術の前後の外来など)」「高額等の医療機器・設備を必要とする外来(外来化学療法、外来放射線治療など)」「特定の領域に特化した機能を有する外来(紹介患者に対する外来など)」が提示されています。
外来機能の集約化が狙いとなりますが、これにより病院の外来患者の待ち時間の短縮や勤務医の外来負担の軽減ができれば、医師働き方改革にも寄与することが期待されます。
■おわりに
上記のほか、今回の改正案では、「新型コロナウイルス感染症対策を意識した項目」や「認定医療法人制度の延長(2023年9月末まで)」などについても盛り込まれていますが、全体としては「医師の働き方改革」に関連するものが大部分を占めています。それだけ、医師を含めた医療機関の働き方改革は、優先順位の高いタスクに位置付けられているといえます。
働き方改革は、これから想定される医療の担い手不足といった人口動態の変化に対応するための対応策です。ただの法規制への対応というだけでなく、これからの病院経営にとって非常に重要な改革であり、1つの大きな経営課題として進めていく必要があるといえるでしょう。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
オンライン診療を導入すべきか否か~患者調査を踏まえて~

2018年度にはじめてオンライン診療料が保険収載されました。その後2020年度に診療報酬改定が行われましたが、オンライン診療料に関してはそこまで大規模な改定はありませんでした。しかしこれとは別に,新型コロナウイルス感染症が大流行し,全国に緊急事態宣言が発せられる未曽有の事態が発生しました。これにより感染抑制など,さまざまな期待から「電話および情報通信機器による診療(オンライン診療)」に関心が集まっています。今回はそのオンライン診療に関して、厚労省で実施された患者調査(n=490名)の結果を紹介します。オンライン診療の導入を検討されている医療機関の一助になれば幸いです。
■受診経験ありは約10%、うち40%以上は60歳代以上
回答患者のうち、「オンライン診療受診経験あり」は47名であり、全体の10%未満でした。またそのうち、60歳代が14.9%、70歳代が12.8%、80歳代以上が14.9%で、60歳代以上で40%超の割合を占める結果となりました。よく医療機関の中には、自院の患者は「高齢者が多いからオンライン診療は受け入れられない」といった声を数多く聞きますが、この結果をみると、高齢者でもオンライン診療の需要はあることがうかがえます。
また「オンライン診療受診経験あり」の患者の95.7%が定期通院をしており、対面診療とオンライン診療を併用している患者がほとんどであることがわかります。さらに「オンライン診療受診経験あり」は10%未満でしたが、オンライン診療の認知度は、「知っている」が75.9%と、オンライン診療の受診経験ありは少ないものの、患者への認知度は高水準であるといえます。
■オンライン診療、受診理由のトップはコロナ感染予防
つぎに電話診療の受診理由についてです。「感染予防のため医療機関に行かない方がよいと思ったから」が63.8%と最も多く、次いで「その他の理由」が21.3%、さらに「感染予防のため医療機関に行かない方がよいと家族等からすすめられたから」と「外出自粛の要請の有無にかかわらず、自主的に外出を控えていたから」がそれぞれ14.9%という結果になっています。ここからも、新型コロナウイルスが患者の受診行動、意識に大きな影響を及ぼしていることがわかります。
逆にいえば、患者に来院してもらうためには感染予防の徹底が大切であり、感染予防を徹底していることを情報発信し、患者に安心感をもってもらえることが大切といえます。その点では、ホームページ上で「当院の感染予防対策」をのせている医療機関がありますが、その情報発信はとても有効であるといえます。
また「その他の理由」の内訳としては、「医師からすすめられたから」が最も多くなっています。
■オンラインでも十分な診療やコミュニケーション可能が多数
オンライン診療を受けた患者の感想として、危惧されている「対面診療と比べて十分な診察を受けられないと感じた」項目において、「そう思う」が31.9%に対して、「そう思わない」が55.3%、また「対面診療と比べて十分なコミュニケーションが取れないと感じた」項目では、「そう思う」が21.3%に対して、「そう思わない」が72.3%であり、患者からの印象としては、十分な診察やコミュニケーションを得ることができたと捉えている割合が高くなっています。さらに、「対面診療と比べて受診する時間帯を自分の都合に合わせられた」「待ち時間が減った」「リラックスして受診でき、症状などを話しやすかった」など、オンライン診療に前向きな意見が多い結果となりました。
一方で、「オンライン診療を受けたことがない理由」としては、「できるだけ対面での診療を受けたいと考えているから」が1番多く、次いで「オンライン診療雄必要性を感じたことがないから」「医師からオンライン診療を提案されたことがないから」が上位にきています。「できるだけ対面での診療を受けたいと考えているから」をさらに掘り下げてみると、「検査や処置がすぐに受けられるから」「病気に関する質問や相談がしやすいから」「医師等の話が聞きやすいから」などがあります。対面診療に対する安心感の高さがうかがえます。
さらに今後の受診でのオンライン診療に関する希望としては、「新型コロナウイルスの問題とは関係なく対面診療を受けたい」が30.2%、「新型コロナウイルスの感染が懸念される間オンライン診療を受けたい」が13.1%、「新型コロナウイルスの問題とは関係なくオンライン診療を受けたい」は7.3%で、対面診療を希望する患者が多いようです。しかし、それを上回る項目として「対面診療かオンライン診療かは医師の判断に任せたい」が34.3%で最も多くなっています。オンライン診療の活用も、医師の患者への提案次第といえそうです。
■患者視点で選択肢を増やしてあげる
オンライン診療を導入するか否か、迷われている医療機関も多いかと思います。今回の調査結果に関していえば、オンライン診療は患者にとって比較的ポジティブなものとして捉えられているように思います。とはいっても、依然として患者さんの対面診療への拘りは根強くあるといえます。今回のアンケート結果を踏まえると、新型コロナウイルスのような緊急事態時において、対面診療・オンライン診療をどちらでも選択することができる医療機関が、患者にとってはベストといえるのかもしれません。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
働き方改革、医療機関にとって好機と捉えよ
働き方改革を推進するために、時間外労働の上限規制、年次有給休暇取得、同一労働同一賃金などに関する法整備が進められてきました。そして2024年4月より、医師に対しても時間外労働の上限規制が医師にも適用されることになります。今回はその医師の時間外労働の上限規制について確認していきましょう。
そもそもなぜ働き方改革が必要なのでしょうか?
それは主に日本の人口構造の変化が要因として挙げられます。これまでは高齢者の急増が課題とされてきましたが、2025年以降はその増加幅は小さくなることが推計されています。その一方で推計されているのが、清算年齢人口の減少です。2040年に向けて急激に減少していくことが予測されています。
労働力人口が少なくなる中で社会を維持していくためには、短時間であれば勤務できる女性や高齢者などの活躍が不可欠となります。そのためには、「正社員の長時間かつ硬直的な労働時間」「非正規の低賃金と不安定な雇用」などの制約をなくしていこうというのが働き方改革の背景にあります。
これまでは正社員の長時間労働が前提であり、極端にいうと長時間労働できない場合は労働市場から排除といった働き方が中心でした。しかしこれは人が無尽蔵に供給される「人口増加社会」だからこそ、マッチした働き方だったのです。
これからは労働資源が限られている「人口減少社会」に対応した働き方が求められます。つまりそれは、一人一人の状況に応じた多様な働き方で労働力を最大限に活かせる働き方に対応できるように、雇用側もシフトしていく必要があります。
ですので、働き方改革はただ法律を守らなければならないから対応するものではなく、時代の変化への対応策として講じなければならない経営課題といえるのではないでしょうか。
医師の時間外労働上限規制とは
さて、話は医療機関に話を戻しますが、2024年4月から医師に対しても時間外労働の上限が適用されます。新型コロナウイルス感染の影響で、適用時期の延期などの噂もありましたが、延期はなく予定通り適用する運びとなりそうです。それだけ高いプライオリティに位置づけされている問題ともいえます。
時間外労働の上限規制の一般則としては、原則は「月45時間・年360時間」となります。ただし36協定を締結すれば、年6ヶ月までは「時間外労働 年720時間以内」「休日労働と合わせて、月100時間未満、2~6ヶ月平均80時間以内」を上限に、原則を超える時間外労働を設定することができます。
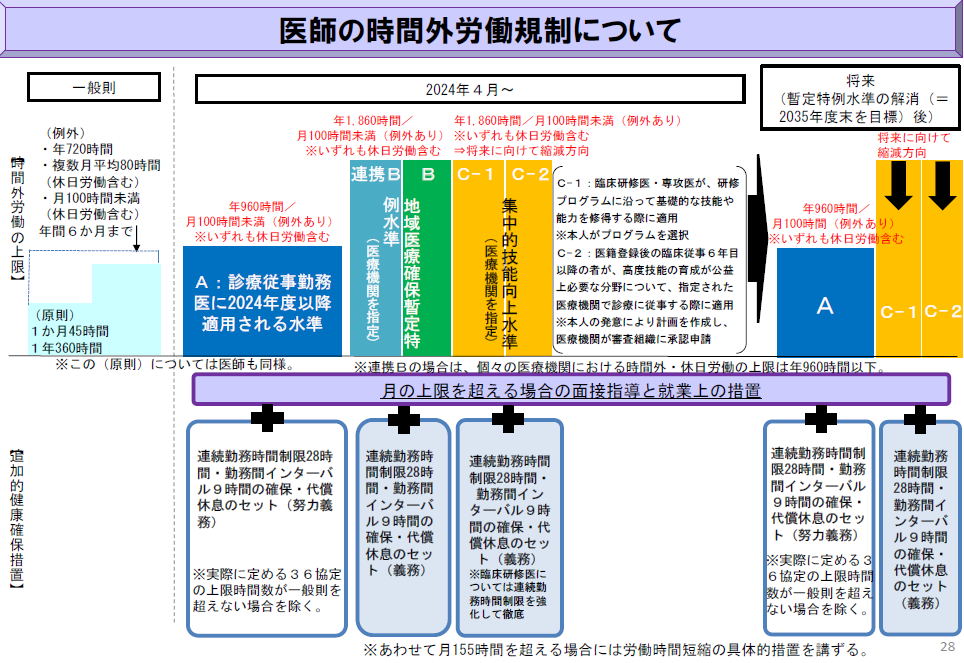
しかし医師という職業柄、一般則の範囲では対応は難しいということで、今回の上限規制では次の3つの水準が予定されています。
A水準:診療従事勤務医に2024年度以降適用される水準
B水準:地域医療確保暫定特例水準
C水準:集中的技能向上水準
A水準は「年960時間・月100時間未満(例外あり)」(いずれも休日労働含む)であり、月80時間の一般則に近い働き方になります。厚労省の調査では、約6割の医師がA水準に該当すると見込まれています。
すべての医師にA水準で働いてもらい、かつ医療提供体制が維持できればいいのですが、なかなかそうはいきません。2024年4月の段階では、それでは1万人の医師が足りないといわれています。そこで特例水準として用意されたのがB水準です。
B水準は地域医療を確保するために時間外労働を、A水準を超えてせざる得ない医師に適用される水準になります。上限は「年1860時間・月100時間未満(例外あり)」(いずれも休日労働含む)であり、A水準よりかなり高い水準となります。そのため、追加的健康確保措置として、「連続勤務時間制限28時間・勤務時間インターバル9時間・代償休息」が義務付けられています。またB水準には「連携B」という水準もあり、これは医師の派遣を通じて、地域の医療提供体制を確保するために必要な役割を担う医師に適用されます。
a病院の勤務時間はA水準ですが、b病院での副業・兼業の業務を通算するとA水準を超えてしまう場合に適用されます。
続いて、C水準は名前のとおり、初期臨床研修医・新専門医制度の専攻医や高度技能獲得を目指す医師など、医療という高度かつ専門性の高い技術を習得するためにA水準を超えて時間外労働する医師に適用されるものです。上限は「年1860時間・月100時間未満(例外あり)」(いずれも休日労働含む)とB水準と同じになります。
これら3つの水準が2024年4月から適用され、2035年度末を目標にB水準をなくし、すべての医療機関がAもしくはC水準におさまる働き方を目指しています。
2021年度中に医師時短計画の策定を
2024年4月からBもしくはC水準を適用させるためには、都道府県からの指定を受ける必要があります。そのためには、可能であれば2021年度中に「医師労働時間短縮計画」を策定し、それをもとに評価機能による評価も受けねばなりません。評価をクリアし、都道府県への指定申請、そして労使間で36協定を締結して、やっとBもしくはC水準を適用できる流れとなります。
ですので、A水準を超える医師がいる医療機関では、2021年度より医師労働時間短縮計画の策定を検討していかなければなりません。その前提として、現状の医師の時間外労働をきちんと把握しておく必要があるのは言うまでもありません。
まとめ
医療機関は、人なくしてサービスを提供することはできません。高齢者人口の増加が落ち着き、働き手が急激に減少する中で医業経営を安定させていくためには、患者からだけでなく、働き手からも選ばれる医療機関でなければなりません。働き方改革はそういった時代の変化への対応策といえます。ある意味、医療機関にとってはチャンスです。この機会を好機と捉え、前向きに取り組むことが必要といえるでしょう。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
外来収入をチャンクダウンするとみえてくる改善策

「チャンクダウン」という言葉をご存知でしょうか。チャンクとはもともと「塊」を意味する言葉です。そしてチャンクダウンとは、特定のチャンクである「情報の塊」からさらに細かい具体的なチャンクへと掘り下げて考えることをいいます。課題解決などでよく用いられる方法で、様々なことに応用ができます。
たとえば、クリニックの外来収入増加のための施策について考えてみましょう。
クリニックの外来収入は、次のような算式で表現できます。
外来収入 = 新規患者数 × 患者単価 × 来院頻度
外来収入を上げるにはどうすればいいでしょうか?答えとしては簡単ですよね、新規患者数、患者単価、来院頻度のいずれか(もしくは全部)を向上させればよいということになります。
「新規患者数」を向上させるためにはどんな方策が考えられるでしょうか。まず決めなければならないことは、「どんな患者さんを集めたいか」ということです。そしてその患者さんが通院を必要としたときに、どのような手順でクリニックを探すのかを考える必要があります。
最近では、多くの患者さんはスマートフォンで検索してクリニックを見つけることがほとんどです。例としては、「○○駅 内科クリニック」「○○市 整形外科」などと検索するわけです。その際に1ページ目の上位に出てくるクリニックが、選ばれる可能性が高いのはいうまでもありません。
つまり新規患者の集患対策について考えてみた場合に、クリニックのホームページは、①スマホ対応である②上位表示されている③平均点以上の好印象を与えられるといったことが挙げられます。未だにホームページなどは不要というお考えの先生もいらっしゃいますが、患者さんのクリニックを見つけるまでの行動を考えると、ホームページは必須ということがいえると思います。
また最近では、コロナ対策をきっちり行っていることを掲載することも大切です。患者さんの不安を和らげて、通院のハードルを下げることに繋がります。
つぎに「患者単価」についてです。医療機関に関していえば、診療報酬により大部分が設定されてしまっているので、大幅にアップさせることは制度上、なかなか難しいかもしれません。必要な指導や検査などを適宜行い、平均単価を適切にすることといったことが一般的と思われます。あえて大きく患者単価を向上させる策があるとすると、それは在宅医療に対応することです。在宅医療における医業収入は、月2回の訪問で1人あたり約5万円以上となります。
最後に「来院頻度」についてです。将来的な人口減少が見込まれている中、この「来院頻度」はもっとも着目していきたい指標といえます。来院頻度が高ければ高いほど、患者さんから「かかりつけ医」として認識してもらっているということもいえます。
来院頻度に関してのターゲットは、新規患者数の場合とは違い、すでに「来院した患者さん」になります。患者さんの連絡先やメールアドレスなどを把握することも可能になりますので、メルマガやSNSによる定期的な情報発信、必要に応じて再来を促すといったプッシュ型の対策もうてますので、効果も高いといえます。
このようにクリニックの外来収入を分解することで、収入増加策をいくつか考えることができます。単純に外来収入を2倍にするのは気の遠い話に感じますが、たとえば「新規患者数」「患者単価」「来院頻度」を2割ずつ上げようと考えてみてください。そうすると、1.2の3乗で1.728となり、外来収入2倍に近づくことができます。
各項目を2割ずつであれば、簡単ではないですが、できなくもないと感じられる先生もいるのではないかと思います。
まずは自院の外来収入を分解して前年実績などと比較してみてください。低迷してしまっている項目はどれか、また改善余地のある項目はどれか、伸ばしたい項目はどれかなど、分解して精査することで、具体的な改善策が見えてくるはずです。ぜひ試してみてください。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
3月から本格稼働するオンライン資格確認の最新動向をチェック!
今年(2021年)3月下旬からオンライン資格確認等システムが本格稼働します。昨年11月末、当システム整備などを支援する基金での追加補助が実施されていますが、医療機関におけるカードリーダーシステムなどの整備状況は、順調に進んでいるとはいえません。今回はそのオンライン資格確認等システムの動向についてご紹介します。
オンライン資格確認とは?
わが国の公的医療保険制度(健康保険制度)は、病気やケガといった保険事故に備えて加入者が保険料を納め、事故に遭遇した際に、保険から給付が行われる仕組みです。そのため医療機関等の窓口では、「患者がどの医療保険に加入しているのか」「提示された保険者証は有効か」などを確認する必要があります。これを資格確認といいます。
従来、この資格確認については手入力や目視で行ってしましたが、オンライン資格確認を導入するとマイナンバーカードのICチップ、もしくは健康保険証の記号番号などによりオンライン上で医療保険の資格確認ができるようになります。
導入により医療機関などでは、「受付での保険証の入力の手間削減」「患者の待ち時間の削減」「資格過誤によるレセプト返戻の作業削減」「来院前に事前確認できる一括照会」などのメリットがあります。
また今回のオンライン資格確認は、マイナンバーカードの普及促進を目指した国の取組みということもあり、導入する医療機関などには補助金が準備されています(図表1)。当初はレセコン改修などの費用に関して、2分の1(診療所などは4分の3)を補助するといった内容でしたが、想定より普及が進まなかったためか、昨年11月末には上限額はあるものの令和3年3月末までにカードリーダーを申し込んだ医療機関などには実費を全額補助するといった内容に変更されました。
図表1:オンライン資格確認導入促進のための追加的な財政補助

出典:厚生労働省ホームページ「オンライン資格確認導入に関する資料」
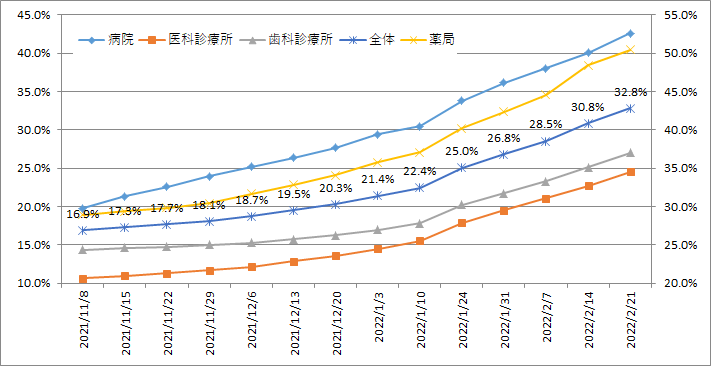
令和3年3月末までに60%導入を目指す
このように追加的な財政補助が行われている中、実際の導入状況はどうなっているのでしょうか?
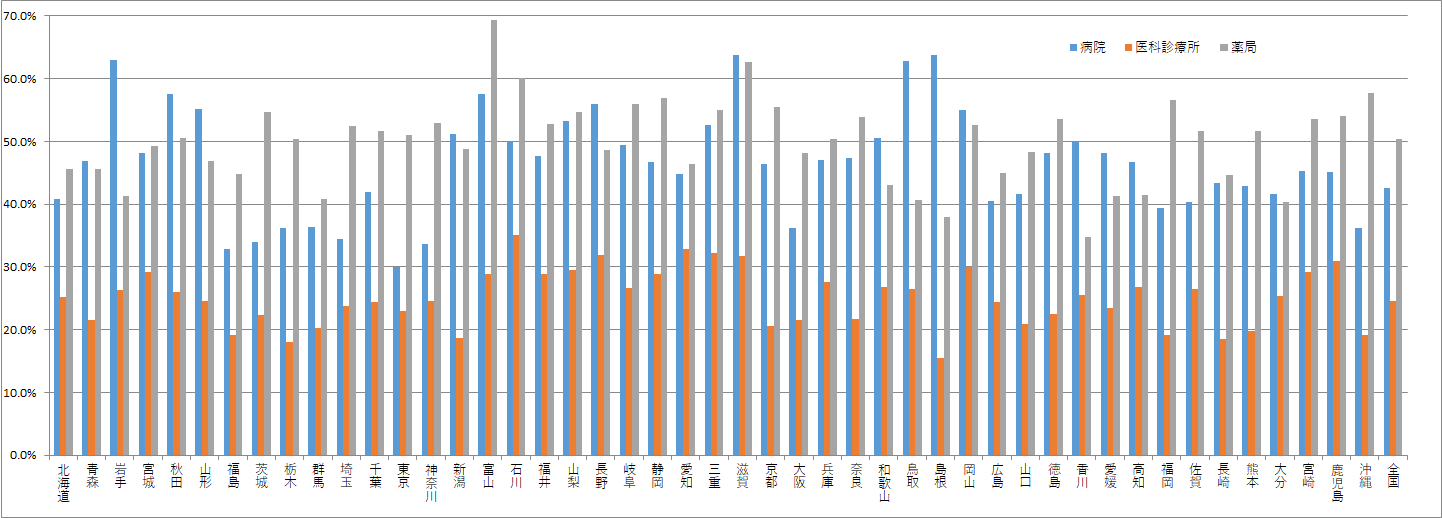
国としては、令和3年3月末までに、医療機関等の60%程度での導入を目標としています。図表2は、都道府県別の顔認証付きカードリーダーの申込率(=オンライン資格確認導入予定率)をまとめたものになります。
令和3年2月21日時点におけるカードリーダーの申込率を施設区分別にみると、病院は42.6%、医科診療所は24.6%、薬局は50.5%となっており、歯科を含めた全体では32.8%となっています。補助金の期限が令和3年3月末までですので、駆け込みでの申込みがあると想定されますが、それを踏まえてもオンライン資格確認システムの導入に関しては慎重にみている医療機関などが多いといえます。
しかし都道府県別でみるとそれぞれ対応状況の違いに差があります。たとえば岩手県の病院においては、申込率が60%を超えており、このようなエリアでは過半数以上の病院が導入予定といえますので、自院においても検討すべきといえます。
図表2:顔認証付きカードリーダーの申込状況(令和3年2月21日時点)
(1)施設区分別
※厚生労働省ホームページでは、2021年1月17日の申込状況も掲載されているが、2021年1月24日のものと同じデータと思われるため除いた。
(2)都道府県別
出典:厚生労働省ホームページ「オンライン資格確認の導入について(医療機関・薬局、システムベンダ向け)」をもとに筆者が作成
オンライン資格確認・マイナンバーカード、どちらの普及が先か
オンライン資格確認導入が思うように進んでいない要因としては、「国による周知が不十分である」「医療機関等が様子見をしている」「システムベンダー等の見積もりが不明瞭」「新型コロナウイルス感染症の影響」などいろいろとあるかと思います。またオンライン資格確認はマイナンバーカードの普及促進策ではありますが、医療機関側としてはマイナンバーカードの普及が進まない中で、オンライン資格確認を導入してもメリットが少ないとの意見も多く聞かれます。
国が当初設定したオンライン資格確認のスケジュールとしては、令和4年3月末で約90%、令和5年3月末で概ね全ての医療機関等での導入を目指しています。もしかしたら次回の診療報酬改定でその普及策が盛り込まれることがあるかもしれません。いずれにしても、オンライン資格確認の普及が先か、それともマイナンバーカードの普及が先か、今後の動向に注目していきたいところです。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
働き方改革でも活かせるパフォーマンス高める「引き算思考」


パフォーマンスを高めるための方程式をご存知でしょうか?
世の中にはいろいろな方程式がありますが、個人や組織、チームのパフォーマンスを高めるための視点の1つとして、次のようなものがあります。
パフォーマンスの方程式:P=P-I
最初のPはPerformanceのPで、成果や実績、結果を意味します。そして次のPはPotential、その組織や個人が持っている能力のことです。そしてIがImpedimentです。日本語に訳すと、障害や妨害となります。つまり、「成果=能力-障害」で表現することができます。
では、成果Pを高めるためには、どうすれば良いでしょうか?方法は3つあります。
①:Potentialを引き上げる
②:Impedimentを減らす
③:①と②を同時にやる
では、この3つの中で最初に取り組むべきことは何でしょうか?
それは、「②:Impedimentを減らす」ことです。
もちろん、「①:Potentialを引き上げる」も有効な手段にはなりますが、往々にして時間やお金がかかるケースが多いです。
メーカー会社の例を出すと、製造ラインを増やしたり、人員を増員したりするといったことが、①に当てはまります。今ないものを加えるという「足し算思考」になりがちなので、お金や時間がかかります。
では「②:Impedimentを減らす」はどうでしょうか?
こちらは逆に、今あるものを減らす、小さくする、取り除くという「引き算思考」になりますので、取組みやすいといえます。
例えば、あまり有効でない業務や仕事上の手続きを、これまでの慣習ということで何となく続けてしまっていないでしょうか。「②:Impedimentを減らす」とは、そういったことを見直すということです。
先程の方程式からもわかるように、障害となるものを取り除いてあげることで、能力は同じでも、パフォーマンスを高めることができます。
■医療機関の働き方改革でも同じ
医療機関の働き方改革でもこの考え方は活かせます。
たとえば、病棟では看護師不足で新入院が取れずに困っているにもかかわらず、外来では看護師がカルテ出しや事務作業に追われて忙しくしていることが往々にしてあります。本来であれば、外来看護師のカルテ出しや事務作業を最小限にし、病棟業務のヘルプが必要なときには、外来から病棟に上がってもらえればいいはずです。しかし、外来看護師がカルテ出しや事務作業をやるという「昔からの慣習」が障害となって、それが実現できないでいるのです。これはとてももったいないことです。
また現在、医療従事者の働き方改革でタスクシフトが注目されていますが、タスクシフトといっても、ただの業務の押し付け合いになってしまっているといった話をよく聞きます。今ある業務のただ割り振りを変えるだけでは、どこかに負担が偏るだけで、組織としては健全とはいえません。まずは今ある業務を見直し、無駄(障害)を除いてあげる。その上で、タスクシフトを行うことが大切といえます。
優秀なリーダーは、スタッフや部下の能力を高めることだけでなく、スタッフや部下が力を発揮しやすいような環境を整えることにも心掛けています。これも「Impedimentを減らす」というアプローチと同じですよね。
■まとめ
どうしても私たちは、成果を高めるためには何かをプラスしようという「足し算思考」に陥りがちです(これも1つの障害ですね)。それだけではなく、「Impedimentを減らす」といったような「引き算思考」のアプローチから入った方が、効果的な解決策につながることもありますので、バランスよく使っていきたいところですね。
また組織・個人問わず、過去の成功体験やこれまでの習慣、人間関係やコミュニケーション、道具やツール、時間の使い方、運用、嗜好、価値観、思考パターンなどが障害となることが多いですので、一度、「引き算思考」そのあたりの見直しをしてみるといいかもしれません。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
医療機関に取り入れやすい?関係性マーケティングとは

関係性マーケティング(リレーションシップ・マーケティング)とは、改めて既存顧客との関係を深め、維持・深耕していこうとするマーケティングの考え方の1つです。既存顧客の満足度を上げ、いかに自社のファンになってもらい離反を減少させるかがポイントであり、現在のさまざまな業態のビジネスで重要視されています。
医療機関においてもこの考えはより重要性が増していると考えます。これまでは医療機関であれば少し傲慢な対応をしていても患者がきてくれていましたが、現代はそうではありません。医療機関もあらゆるステークホルダー(患者、職員、連携医療機関、介護施設、医療関連企業、地域住民など)から選ばれないといけません。
また今回のコロナ禍においても、柔軟に対応し健全な経営を実現できている医療機関は、前述のようなステークスホルダーとの関係性がうまくいっている施設が多いのではないでしょうか。
そういった点からも、医療機関が患者を代表とするステークホルダーとの関係性を深めていくことはますます重要といえるでしょう。そしてこの関係性マーケティングはビジネスとしての考え方ですが、医療機関にも取り入れやすい、受け入れやすい考え方ではないかと思うのです。
そこで今回は医療機関において、関係性マーケティングがなぜ必要なのか?その理由やメリットについて、あらためて考えてみたいと思います。
①口コミによる集患につながりやすい
あらゆるステークホルダーと、健全で友好な関係性を築いていると、良い口コミが拡がる可能性が高いです。これは患者だけでなく、取引業者や金融機関などへの対応も同じです。
よく患者への対応と取引業者への対応にかなり差がある医療機関がありますが、そういう光景をみかけるととても残念な気持ちになります。患者もそのようなところは感じるところがあると思いますし、取引業者の家族なども診察にかかる可能性もありますので、そのあたりは要注意です。
一般的に、サービスに対して平均的に満足している顧客は、「あそこのサービスは良かった」という経験を3人に話すとされています。実際の利用者からのお墨付きの口コミは効果が高く、集客に期待できるといえそうです。
②医療サービスの質の差異化を図れる
一般の方からすると、それぞれの医療機関が提供している診察や治療の質を見分けることは大変困難となります。そもそも病院とクリニックの役割の違い、病院であれば病床機能の違いなどを見分けて使い分けている人はどれだけいるでしょうか。
また質を価格で表現できればいいのですが、他の業種とは違って、医療サービスの中心は公定価格により決められています。有名なブランド病院やスーパー・ドクターがいる病院であれば質が高そうとイメージされやすいですが、多くの医療機関、特に中小病院はそれに当てはまらないと思われます。
そういった点を考えると、医療サービスの質の判断は、診察や治療内容というよりも、「医師が丁寧に診てくれる」「受付のスタッフの感じがいい」「定期的に役立つ情報を提供してくれる」といったものによる影響が大きいと考えられます。つまり、患者などとの関係性を深めることが、医療サービスの質の差異化につながるということになります。
③患者と良好な関係性を構築しやすい
そもそも論になりますが、医療機関は患者の個人情報(年齢、性別、住所、生年月日、疾病など)を扱います。そういった医療機関の特性から、患者は医療機関に対して最初から相当程度の信頼感をもっているといえます。さらに、疾病などに関する個人的な悩みを相談するわけですので、患者との関係性の構築は一般的な業態と比べると構築しやすいといえます。
いったん関係性が構築できれば、その患者はよっぽどの理由がない限り、その医療機関に継続して通院してくれます。その結果、医業経営という点からいうと、患者1人が最終的に医療機関にもたらす利益:LTV(Life Time Value:生涯顧客価値)が最大限に高められるという恩恵が享受できます。
このように医療機関において、関係性マーケティングという考え方は非常に重要ですし、取り入れやすい考え方だといえます。
たとえば近年、病院経営においては地域連携室の活動が重要視されていますが、地域連携室こそまさしく関係性マーケティングです。既存の連携先から更に紹介をもらうためにはどうするか?何を求められているか?という視点で連携先との関係性を深めていくわけですが、地域すべての医療機関と同じように連携できるわけではありません。過去の紹介件数や頻度、専門性、病床機能などを分析して、関係性を深める連携先を絞っていくことになります。まずは自院にあるデータを分析することから始まります。
クリニックの場合も同様です。関係性マーケティングを重要視するのであれば、まずは自院の来院患者の分析(通院回数、通院頻度、外来収入、疾病など)し、どの層の患者へアプローチするか、また通院をやめてしまっている患者がいればその理由は何か?などを把握することが大切になってきます。
コロナによる影響で、医療機関の経営は以前に増して厳しくなっているのは言うまでもありません。その中での新たな取組みという観点で、患者、職員、地域などあらゆるステークスホルダーとの関係性に着目してみてはいかがでしょうか。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
新型コロナの医業経営への影響~回復傾向にあるものの依然として厳しさ続く~
2020年12月23日に開催された社会保障審議会・医療保険部会では、医療費や患者数などへの新型コロナウイルス感染症の影響についての最新資料が報告されました。今回はその内容について一部紹介していきます。
■医療費6-8月、前年同月比で改善傾向
先日7日に首都圏の1都3県を対象にした緊急事態宣言が出されました。新型コロナウイルス感染はいまだに猛威を奮っています。12月23日の医療保険部会では、新型コロナウイルス感染症の医療費などへの影響について、「2020年4-8月分のデータ」をもとに新たな報告がされました。
医療費全体の前年同月比の推移をみると、【4月マイナス8.8%、5月マイナス11.9%、6月マイナス2.4%、7月マイナス4.5%、8月マイナス3.5%】となっています。しかしこれに、休日数などの調整を行うと、医療費全体では【4月マイナス11.1%、5月マイナス12.6%、6月マイナス6.1%、7月マイナス1.8%、8月マイナス1.2%】と、6月~8月にかけて減少幅は縮小していることがわかります。
入院と入院外などの区分ごとの医療費においても同様の傾向にあり、徐々にではありますが医療費全体としては改善傾向にあることがわかります。
図表:休日数等の調整後の医療費の動向:2020年4月~8月

■レセプト件数、入院9月分は前年同月比101.7%
レセプト件数・点数に関する調査においても同様の傾向がみられます。レセプト件数の前年同月比でみると、4月以降、医科・歯科・調剤のいずれにおいても減少が見られていますが、6月には下げ幅に回復がみられていることがわかります。
また以下のうち入院・外来別のレセプト件数でみてみると、入院・外来ともに減少はしていますが、外来の減少幅の方が大きくなっています。双方ともに先程同様に6月には下げ幅の回復がみられており、9月分の入院については前年同月を上回っていることがわかります。
図表:レセプト件数の前年同月比
■9月整形外科などは前年同月と同水準以上まで回復
医科診療所の診療科別のレセプト件数でも同様の傾向がみられ、4月、5月はいずれの診療科も減少していますが、6月には下げ幅は回復しています。しかし診療科ごとのバラツキがみられています。9月分の整形外科は100%(前年同月と同水準)、産婦人科は101.4%(前年同月を上回る)に対して、小児科は70.1%、耳鼻咽喉科は78.1%となっています。
さらに、患者数を反映するレセプト件数だけでなく、医療機関の収入を反映するレセプト点数についても同様のバラツキがあり、9月分の整形外科は103.9%、産婦人科は104.5%(前年同月を上回る)に対して、小児科は72.7%、耳鼻咽喉科は79.8%と、いまだに厳しい経営状況が続いていることがわかります。
図表:医科診療所の診療科別レセプト点数の前年同月比
そのほかにも当資料では、年齢階級別や疾病分類別、診療内容別などの報告がされており、非常に見応えのある内容となっています。
■最後に
前述のとおり医療費全体としては徐々に回復傾向にあるとしても、これまでの赤字分を補填するような状況にはいたっていないことがわかります。また首都圏の1都3県を対象にした緊急事態宣言が出されたことにより、患者の受療動向にもこれまで以上に受診抑制の傾向が強まることが想定されます。
これらが、医療機関の経営にどのように影響を及ぼしていくのか、今後も注視していく必要があるといえます。
図表出典:第138回社会保障審議会医療保険部会 資料
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
後期高齢者の窓口負担、1割から2割へ引き上げ決定
「全世代型社会保障改革の方針」が12月15日に閣議決定されました。
これまで政府は、昨年9月に全世代型社会保障検討会議を設置し、人生100年時代の到来を見据えながら、お年寄りだけではなく、子供たち、子育て世代、さらには現役世代まで広く安心を支えていくため、年金、労働、医療、介護、少子化対策など、社会保障全般にわたる持続可能な改革を検討してきました。今回はその最終報告がまとめられました。社会保障審議会・医療保険部会ではこれを受けて意見取りまとめに向けた最終議論を開始しています。
全世代型社会保障検討会議(以下「検討会議」という。)とは、全世代型社会保障制度の実現に向けた政府の司令塔となる新たな会議で、初会合が9月20日に開かれました。さらなる高齢化社会を見据え、給付と負担の見直しを含めた抜本的な改革の議論に踏み込めるのかが焦点となっていました。今回、12回の検討会議を経て最終報告がされました。
その中で医療機関にかかわる主な項目として、「後期高齢者(75歳以上)の医療費窓口負担の見直し」「紹介状なしで大病院を受診した場合の特別負担徴収義務のある病院の対象拡大および徴収額の引上げ」および「不妊治療への保険適用と現行助成対象の拡大」の3つが挙げられます。
今回はそのうち、「後期高齢者(75歳以上)の医療費窓口負担の見直し」について取り上げてみます。
■後期高齢者の窓口負担、1割から2割へ引き上げ
少子高齢化が進み、2022年度から、いわゆる団塊の世代が75歳以上の後期高齢者となりはじめ、2025年度にはすべてが後期高齢者となります。それにより後期高齢者支援金の急増が見込まれています。一方で若い世代については、貯蓄も少なく住居費・教育費等の他の支出の負担も大きいという事情があります。
これらを鑑みて、負担能力のある方に可能な範囲で負担し合うことにより、後期高齢者支援金の負担を軽減し、若い世代の保険料負担の上昇を少しでも減らしていくことが、今、最も重要な課題とされています。しかしそれにより、有病率の高い高齢者の必要な受診が抑制されるといった事態は生じないようにしなければなりません。
ですので、「後期高齢者の医療機関等窓口負担の引き上げ」については、一定以上の所得がある後期高齢者には「2割負担をお願いする」方向そのものは固まったものの、「一定以上の所得」をどのあたりで着地させるかが難しい議論となっていました。最終的には政治決着で『課税所得が28万円以上(所得上位30%)かつ年収200万円以上(単身世帯の場合。複数世帯の場合は、後期高齢者の年収合計が320万円以上)の方については、医療費の窓口負担割合を1割から2割に引き上げる』ことになりました。
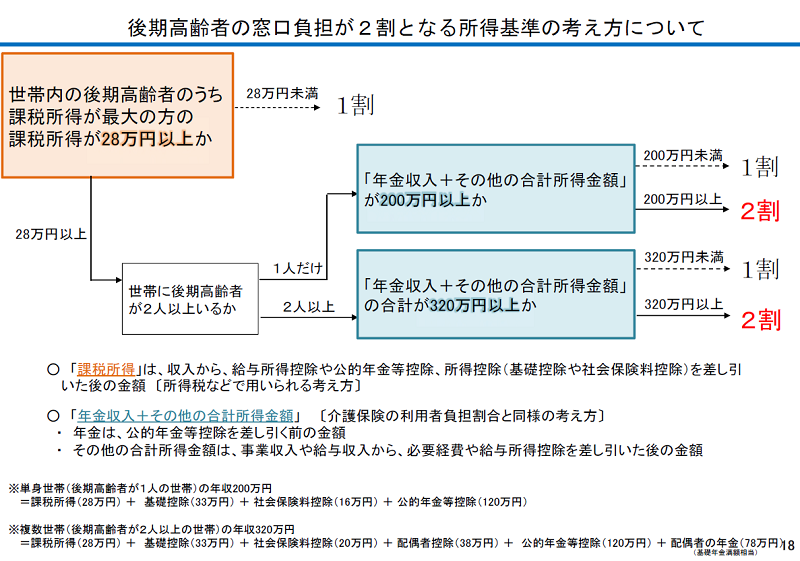
出典:第137回社会保障審議会医療保険部会 資料
■最大負担増を月3000円に収まるような配慮措置
施行時期は2022年度後半で政令により定めるとしています。また負担割合の引上げによる影響が大きい外来患者(長期頻回受診患者など)に関しては、施行後3年間の1ヶ月分の負担増を最大3,000円に収まるような経過措置を導入するとしています。
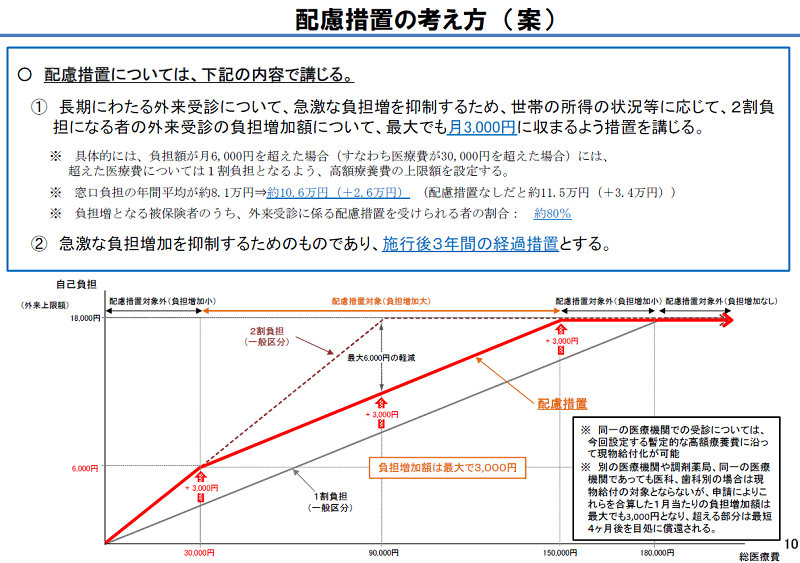
出典:第137回社会保障審議会医療保険部会 資料
これらの改正により後期高齢者支援金の抑制効果額は、2022年度時点で▲740億円、2025年時点で▲840億円と算出されています。
■最後に
今回の改正内容については、少子高齢化が急速に進む中、現役世代の負担上昇を抑えながら、全ての世代の方々が安心できる社会保障制度を構築し、次の世代に引き継いでいくことをねらいとした取組みとなっています。財源の確保が困難になることが想定される現在の制度において、引き続き、医療保険財政の持続可能性を確保する策を検討すべきといえます。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。
逆紹介は進むのか!?外来機能分化の議論で方向性が固まる
ここ最近、「紹介状なし患者の特別負担徴収義務の拡大」や「徴収額の引き上げ」など、外来機能分化に関する議論で、仕組みの大枠が固まりつつあります。今回はその内容についてまとめてみたいと思います。
コロナによる影響で外来などの受診控えが進んではいますが、中長期的には、地域の医療提供体制は、人口減少や高齢化等により、地域差を伴いながら「担い手の減少」と「需要の質・量の変化」という課題に直面しています。
都市部では外来需要が増加する一方、多くの地域では外来需要が減少していくことが見込まれています。また、これまで入院で提供され てい た医療が外来でも提供されるようになっており、外来医療の高度化も進展し ています。 このような地域の外来を取り巻く状況の変化に対応して、地域で限られた医療資源をより効果的・効率的に活用し、不足する医療機能の確保など、質の高い外来医療の提供体制を確保・調整していく ことが課題となっています。
■これまでの外来医療に関する議論の流れ
我が国日本の医療は、フリーアクセス制が保障されていて、諸外国に誇れる医療提供体システムとなっています。その一方で、「大病院への患者集中」がかねてより問題視されていました。
それは大病院の勤務医などが軽症の外来患者に忙殺されて、大病院ならではの専門的な医療が必要な患者への医療提供が阻害されてしまうためです。外来診察の医師が、お昼も摂れずに15時16時まで外来診察をやっているというのはよく聞くことです。
そこで診療報酬などを用いて、外来患者の逆紹介などを推進するような動きがとれられています。
たとえば、「紹介状を持たずに一般病床200床以上の病院を受診する患者からは特別負担を徴収してよい(任意徴収)」という仕組みだったものが、2016年度の改定では「特定機能病院や大規模な地域医療支援病院では、紹介状を持たない外来患者等から初診時5000円以上・再診時2500円以上の特別負担を徴収しなければならない(徴収義務)」という仕組みに変わっています。
さらに、2018年、2020年度改定では対象病院の枠がどんどん広げられ、今では200床以上の特定機能病院と地域医療支援病院への受診負担が義務化されています。
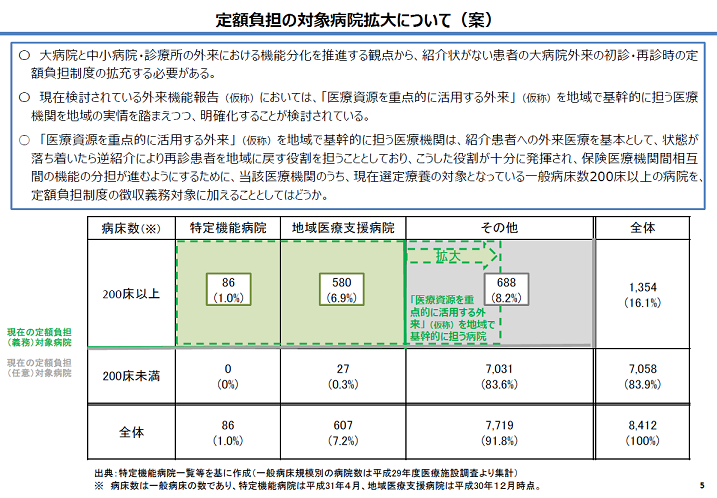
しかし依然として「紹介状を持たずに大規模な病院の外来を受診する患者」が減らないことから、令和元年12月の政府の全世代型社会保障検討会議で、今後の方針として①患者負担額の増額②公的医療保険の軽減③対象病院を200床以上の一般病院へ拡大といった方向性が打ち出されました。さらに遅くとも2022年度初までに改革を実施できるように取りまとめるよう明文化されています。
■固まりつつある仕組みの大枠
ここまでの議論の中で、つぎの3つの大枠が固まりつつあります。
①定額負担の対象病院拡大
新たに検討している「外来機能報告制度」に基づき、各地域で「紹介患者への外来を基本とする医療機関(仮称)※」を明確化する。そのうち一般病床200床以上の病院に「紹介状なし患者への特別負担徴収義務」を拡大する。
※「医療資源を重点的に活用する外来」を地域で基幹的に担う医療機関
出典:社会保障審議会医療保険部会 資料 「大病院への患者集中を防ぎかかりつけ医機能の強化を図るための定額負担の拡大について」
②定額負担の増額と公的医療保険の負担軽減
あえて紹介状なしで大病院を受診する患者に係る初・再診については、保険給付(選定療養費の患者への給付)を⾏う必要性が低いと考えられ、一定額をその範囲から控除する。控除に当たっては、受診の際に少なくとも生じる初・再診料相当額を目安に控除し、それと同額以上に定額負担を増額する。(例えば、初診料について2,000円控除した場合、増額幅は2,000円以上とするなど)
出典:社会保障審議会医療保険部会 資料 「大病院への患者集中を防ぎかかりつけ医機能の強化を図るための定額負担の拡大について」
③定額負担を徴収しない場合の要件(除外要件)の見直しなど
患者の医療機関へのアクセスを過度に制限しないよう配慮したうえで、直接受診する必要性の高い患者に限定するといった観点や、再診を続ける患者への定額負担については、初診時よりも徴収率が低いことから、除外要件の⾒直しと合わせてより実効性を⾼めるため必要な対応を検討することとしている。
①③については特段の大きな異論・反論は出ていないようですが、②における「公的医療保険の控除」については、医療サイドからは強い反対意見が出ているようです。
まとめ
この外来機能分化に繋がる定額負担に関する議論は、当社のクライアントでも多くの頻度で登場してきます。
実際に外来患者を分析してみると、再診で患者単価5,000円未満の患者数の割合が全体の60%にも関わらず、それにあたる外来収入は全体の10%未満であるケースが往々にしてあります。
つまり医師が外来で何百人も診て時間と労力を費やしているにもかかわらず、経営面の売上という点では寄与がかなり小さいということです。
医業経営という観点においては、費用対効果という点では見直す必要があるといえます。
また近年では医師の働き方改革も始まっています。これまで多くの時間を費やしてきた外来を見直し、入院患者を診るのことに時間を配分することで、勤務時間が短縮しパフォーマンスが向上するといったことも考えられます。
とはいっても、定額負担に付随する患者の逆紹介は一筋縄ではいかないのも事実です。経営状況によっては、そういった患者を手放すリスクもありますし、何より患者の理解もまだまだ十分でないといえます。そういった点では、国から明確な方針に基づき、地域全体で足並みをそろえて実施することが必要と考えます。
我が国の医療提供体制を維持していくうえ欠かせない外来機能の分化。今後さらにどのような議論がなされるのか注視していく必要があるといえます。
---------------------------------------
◆筆者プロフィール
---------------------------------------
森田仁計(もりた よしかず)
医療総研株式会社 認定医業経営コンサルタント
1982 年、埼玉県生まれ。法政大学工学部卒業後、株式会社三菱化学ビーシーエル(現LSI メディエンス)に入社し、現場営業から開発・企画業務まで携わる。2015 年、医療総研株式会社に入社し、認定登録医業経営コンサルタントとして、医療機関の経営改善や人事制度構築などの組織運営改善業務に従事。著書に『医療費の仕組みと基本がよ~くわかる本』(秀和システム)、『医業経営コンサルティングマニュアルⅠ:経営診断業務編①、Ⅱ:経営診断業務編②、Ⅲ:経営戦略支援業務編』(共著、日本医業経営コンサルタント協会)などがある。