2023 年 1 月 28 日公開
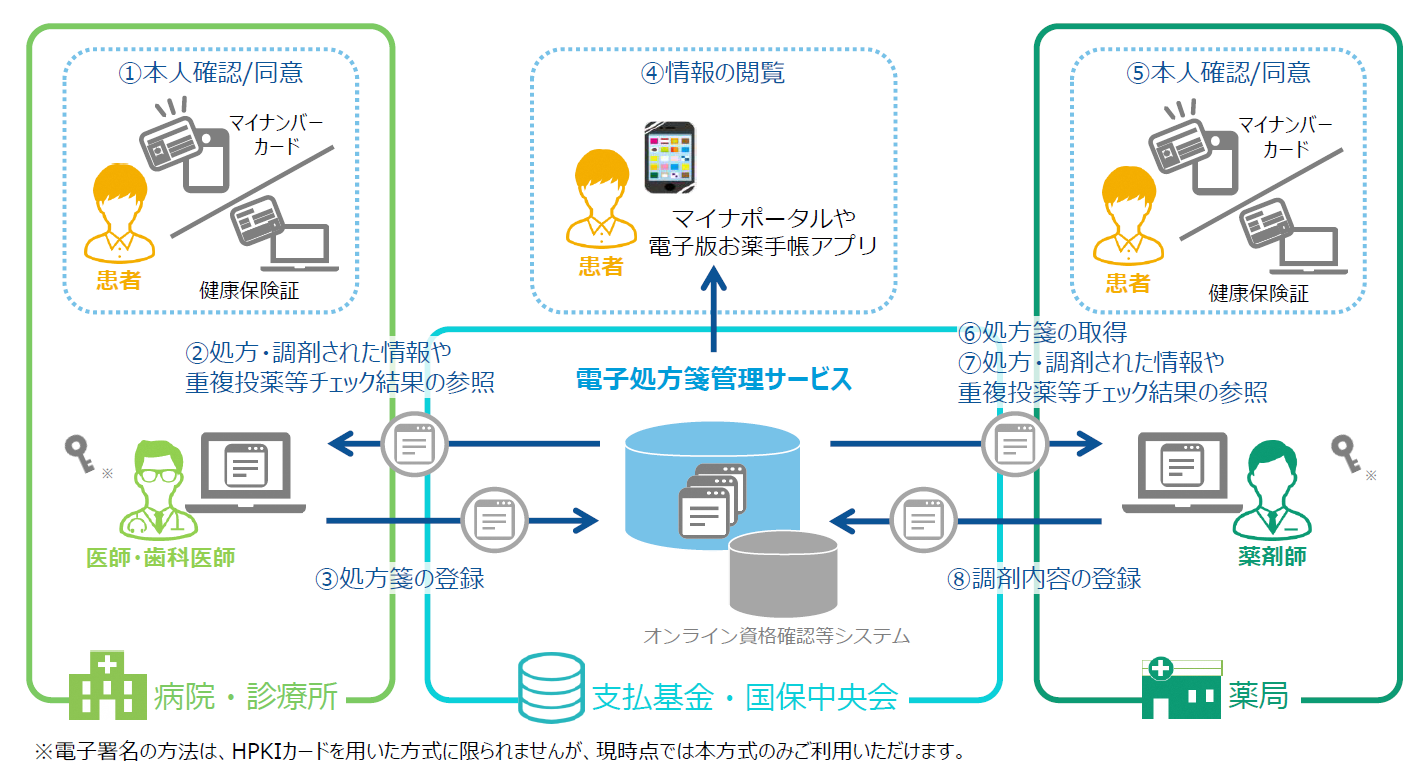
電子処方箋の運用が1月26日より始まる
■オンライン資格確認等システムのインフラを活用した医療情報を連携するサービス
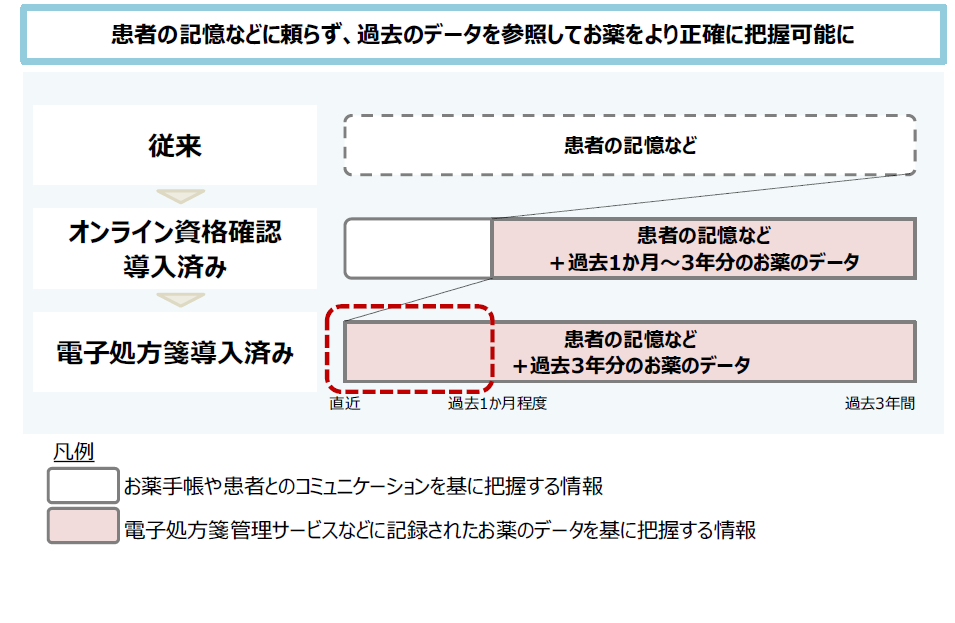
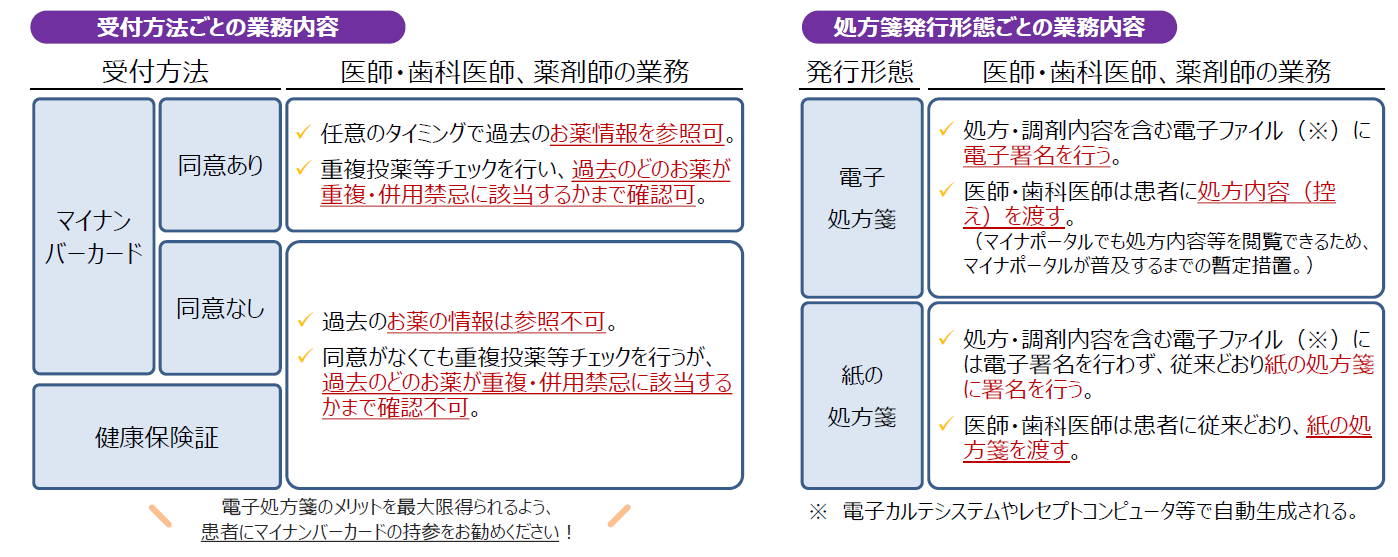
■電子処方箋を導入するメリットとは
■電子署名にはHPKIカードの申請が必要
---------------------------------------
2023 年 1 月 10 日公開
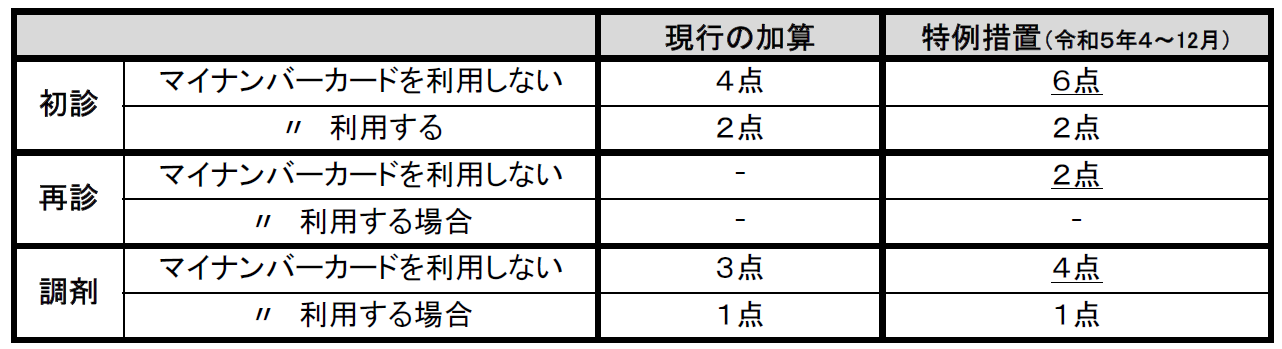
オンライン資格確認等システムの導入義務化に経過措置が設けられる
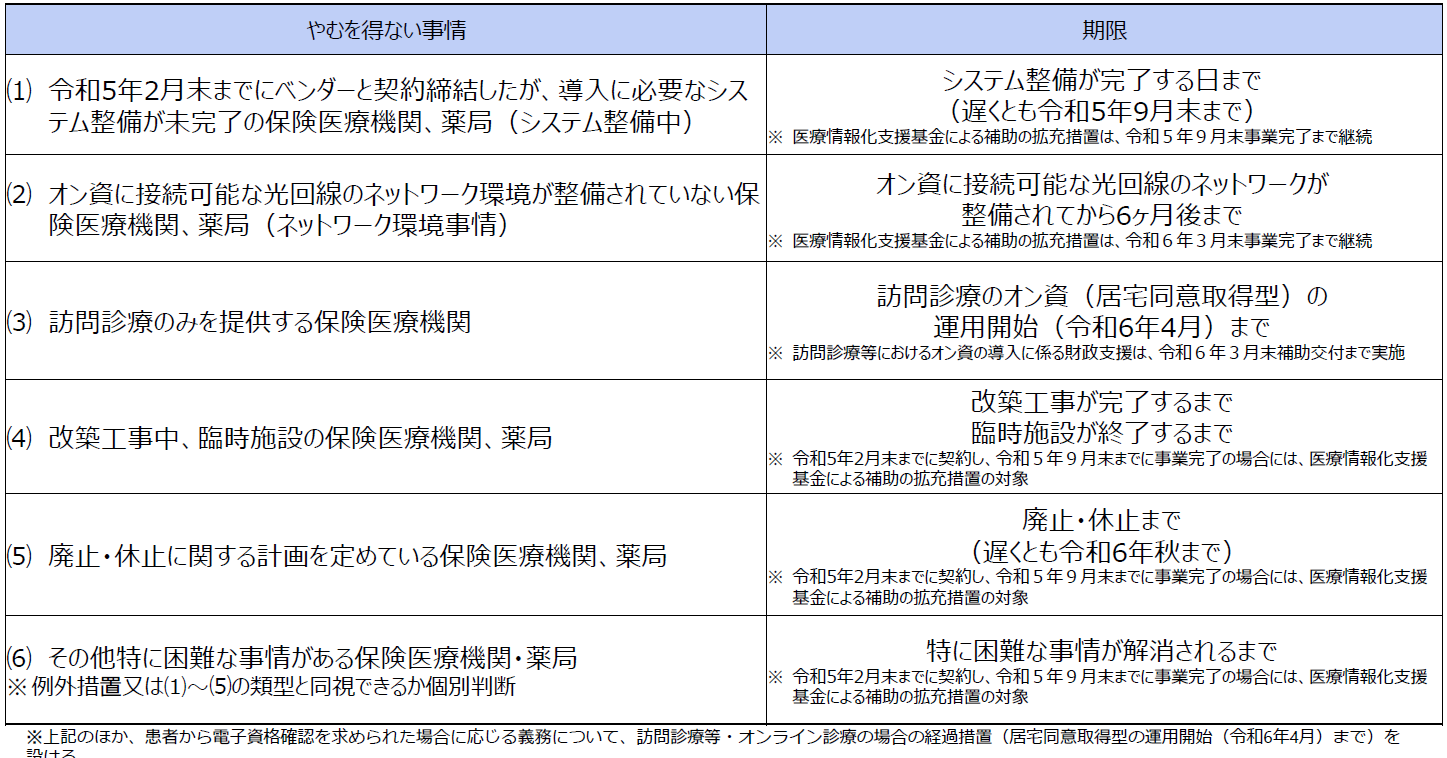
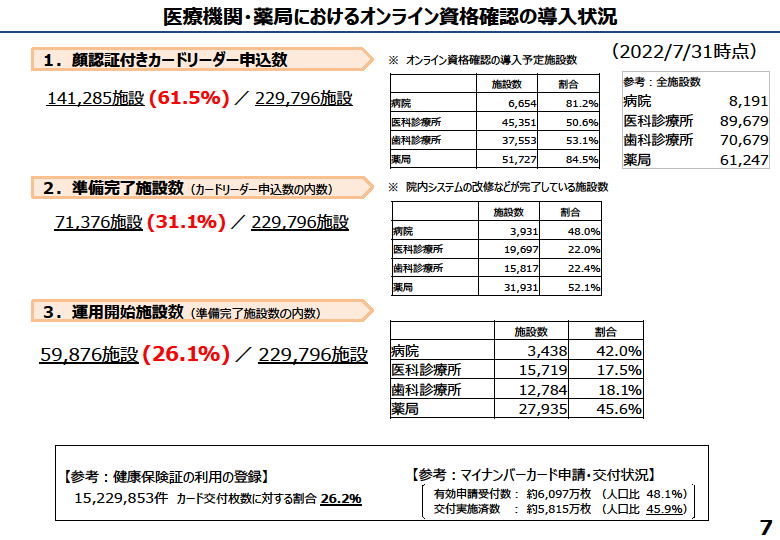
■オンライン資格確認等システムの導入率、2022年度末58%と遅れる見込み オンライン資格確認等システムについては、2023年4月の導入義務化に向け、直近に療養担当規則などの見直しや医療情報・システム基盤整備体制充実加算の新設(加算の見直し)などが行われました。さらに2024年秋には原則、紙の保険証の廃止を目指しています。しかし直近の導入ペースで見た場合のオンライン資格確認等システムの導入見込み率は、2023年3月末時点で58%と遅れている状況がわかりました(2022年12月23日中央社会保険医療協議会資料より)。こうした中でオンライン資格確認等システムの導入の原則義務化を厳格に進めてしまうと、地域の医療提供体制にも大きな影響を及ぼすことが想定されます。そこで今回、2023年4月1日からの診療報酬上の措置ということで、「原則義務化の経過措置」および「オンライン資格確認の導入・普及に関する加算の特例措置」が示されました。■原則義務化の経過措置として6つのパターンが示される
■医療情報・システム基盤整備体制充実加算の拡充、再診にも加算
資料出典:厚生労働省 中央社会保険医療協議会 総会(第535回)を抜粋
---------------------------------------
2022 年 12 月 12 日公開
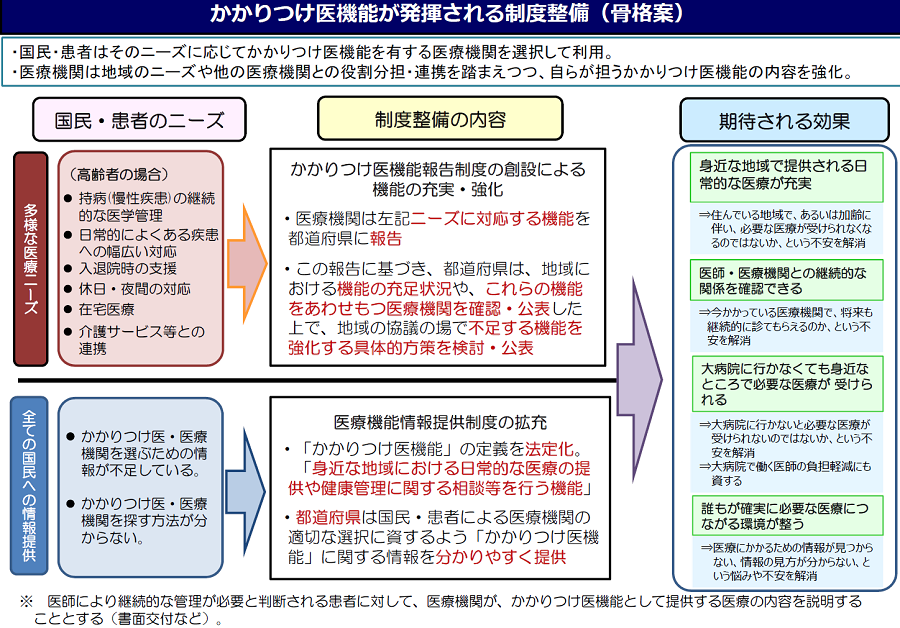
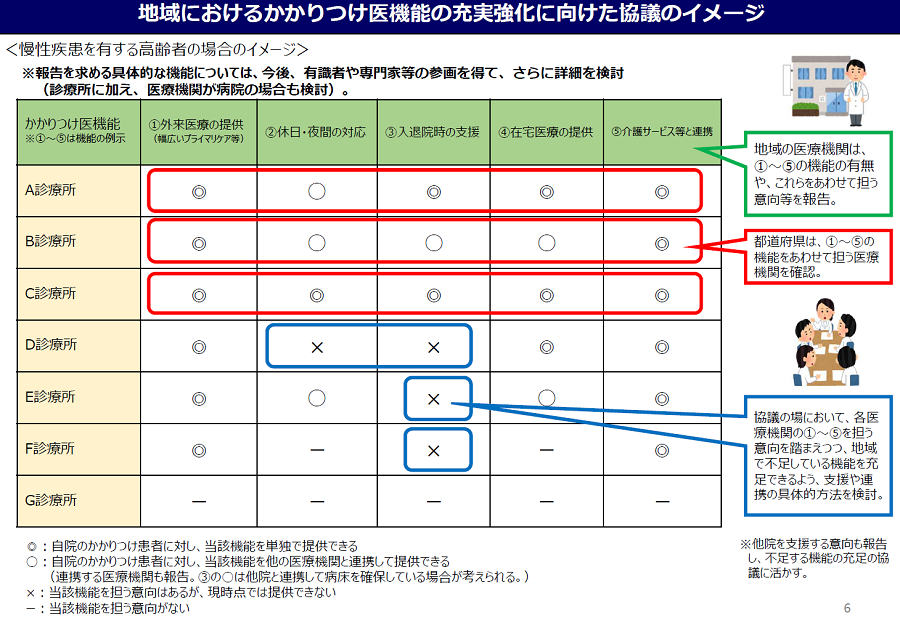
かかりつけ医機能の制度整備に向けた議論、大詰めを迎える
かかりつけ医機能が発揮される制度整備の骨格案として、厚労省は「かかりつけ医機能報告制度」を創設、あわせて「医療機能情報提供制度」の拡充を図ることで、国民・患者が適切な医療機関を選択しやすい環境を整備する考えを示しました。■かかりつけ医機能報告制度創設と医療機能情報提供制度拡充の2本柱
※各図表の出典:第94回社会保障審議会医療部会「資料1かかりつけ医機能が発揮される制度整備について」
---------------------------------------
2022 年 11 月 30 日公開
第8次医療計画の外来医療ガイドライン、外来医師多数区域や新規開業者以外でも地域で不足する医療機能を担うよう求める
第8次医療計画に関する議論が大詰めを迎えています。これまで検討会や下部組織のワーキンググループでは、都道府県が医療計画を作成する(2023年度中に作成)際の拠り所となる基本指針を、2022年度中に都道府県に提示できるように論議を進めてきました。検討会で年内まで意見を整理し、それをもとに厚労省で年度末(2023年3月頃)に指針を示すスケジュールとなっています。①外来医師偏在指標を活用した取組み
---------------------------------------
2022 年 11 月 8 日公開
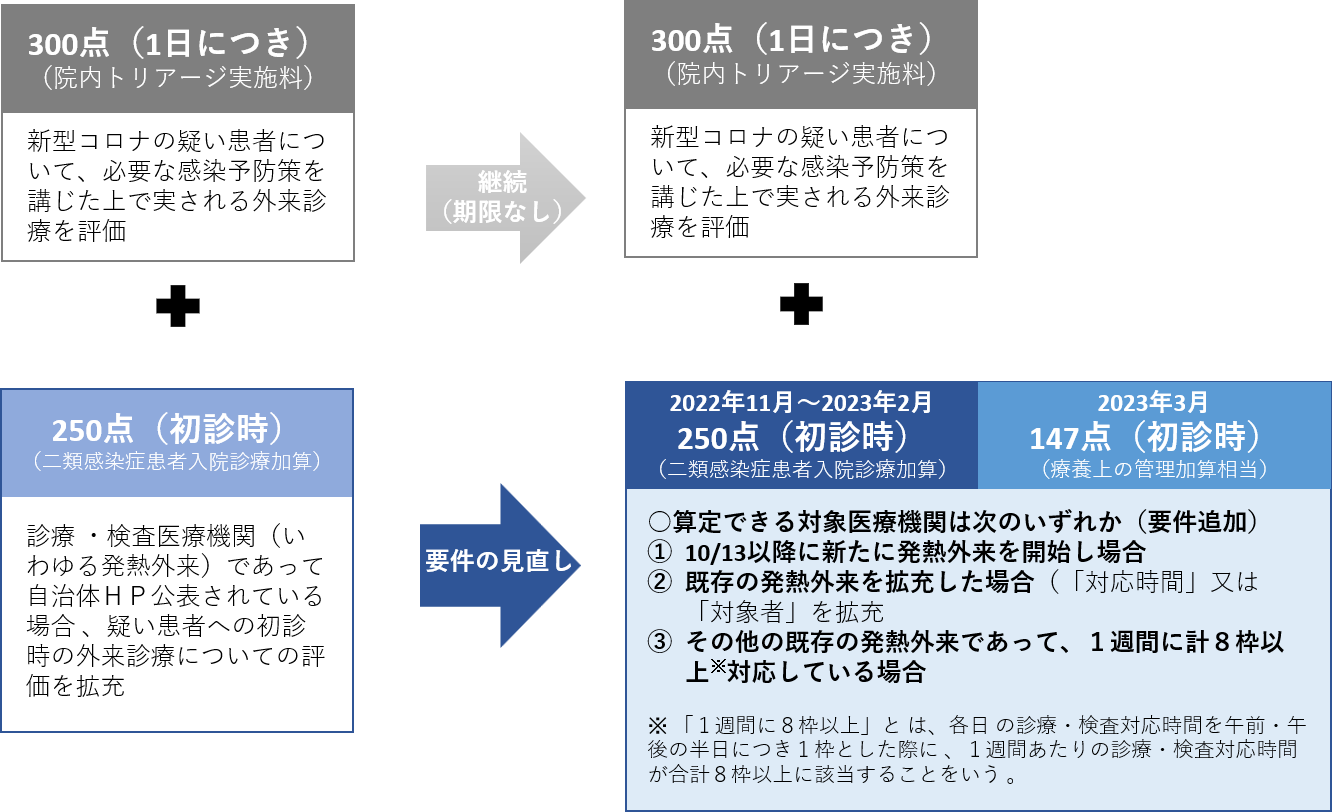
新型コロナの疑い患者への外来診療の特例、要件などを見直し11月以降も延長
■冬のコロナ・インフル同時流行に備えて ■主な見直しの内容 ◎11月以降の新型コロナの疑い患者への外来診療の特例
出典:新型コロナウイルス感染症に係る診療報酬上の臨時的な取扱いについて(その79)をもとに加工・作成
算定要件としてはこれまで通り、
「診療・検査医療機関」として都道府県から指定され 、その旨が公表されている医療機関において、
その診療・検査対応時間内に、新型コロナウイルス感染症であることが疑われる患者に対し、必要な感染予防策を講じた上で外来診療を実施した場合 であって、患者の傷病について
医学的に初診といわれる診療行為があるとき に算定ができます。
なお、算定開始は、該当することとなった日の属する週の初日(月曜日)から、当該加算を算定することができます。
またこのほかにも、「新型コロナウイルス感染症に係る診療報酬上の臨時的な取扱いについて(その79)」では、
自宅・宿泊療養中の新型コロナ患者のうち、重症化リスクの高い人に対して、電話等を用いて診療した場合の特例的評価 として、二類感染症患者入院診療加算250点に加え、147点を更に算定できる特例措置も10月末までであったが、11月以降も要件等を一部見直した上で延長されることが通知されています。
詳しくは、こちらをご参照ください。
https://www.mhlw.go.jp/content/001005681.pdf
---------------------------------------
2022 年 10 月 26 日公開
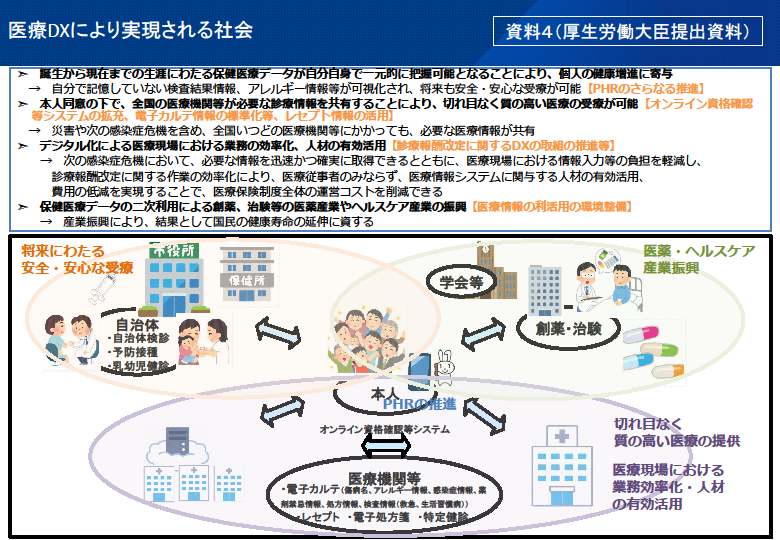
「医療DXにより実現される社会」の共有、オンライン資格確認がその基盤-医療DX推進本部の初会合-
■医療DX推進本部の初会合開催 ■医療DXの3つの柱 ■医療DXにより実現される社会
出典:医療DX推進本部(第1回 令和4年10月12日(水)) 資料4:医療DXにより実現される社会(厚生労働大臣提出資料)
具体的には、①誕生から現在までの生涯にわたる保健医療データが自分自身で一元的に把握可能となることにより、個人の 健康増進に寄与 ■オンライン資格確認が基盤、閲覧可能な項目も拡大
---------------------------------------
2022 年 10 月 11 日公開
医療・介護制度改革の主な論点が固まる-全世代型社会保障構築会議-
<Point> ■今後の医療・介護制度の改革の主な論点 <医療・介護制度の改革についての主な論点>
---------------------------------------
2022 年 9 月 28 日公開
後期高齢者医療における窓口負担割合の見直しに伴う配慮措置
2022年10月以降は、75歳以上の人でも自己負担割合が1割から2割に変更されます。それに伴い、厚生労働省から「後期高齢者医療における窓口負担割合の見直しに伴う配慮措置に係る事務処理等について」が通知されました。■1割から2割負担へ ■負担増への配慮措置の仕組み ※1 65~74歳で一定の障害の状態にあると広域連合から認定を受けた方を含む。
また払い戻しに当たっては、払い戻し先となる高額療養費の口座は自身での登録が必要です。今回2割負担となる方で、払い戻し先の高額療養費の口座が登録されていない方には、各都道府県の後期高齢者医療広域連合や市区町村から申請書が郵送され、手続きを行う必要があります。さらに、医療費の還付を装った詐欺などへの注意も必要ということで、それに関して注意を呼び掛けています。
---------------------------------------
2022 年 9 月 13 日公開
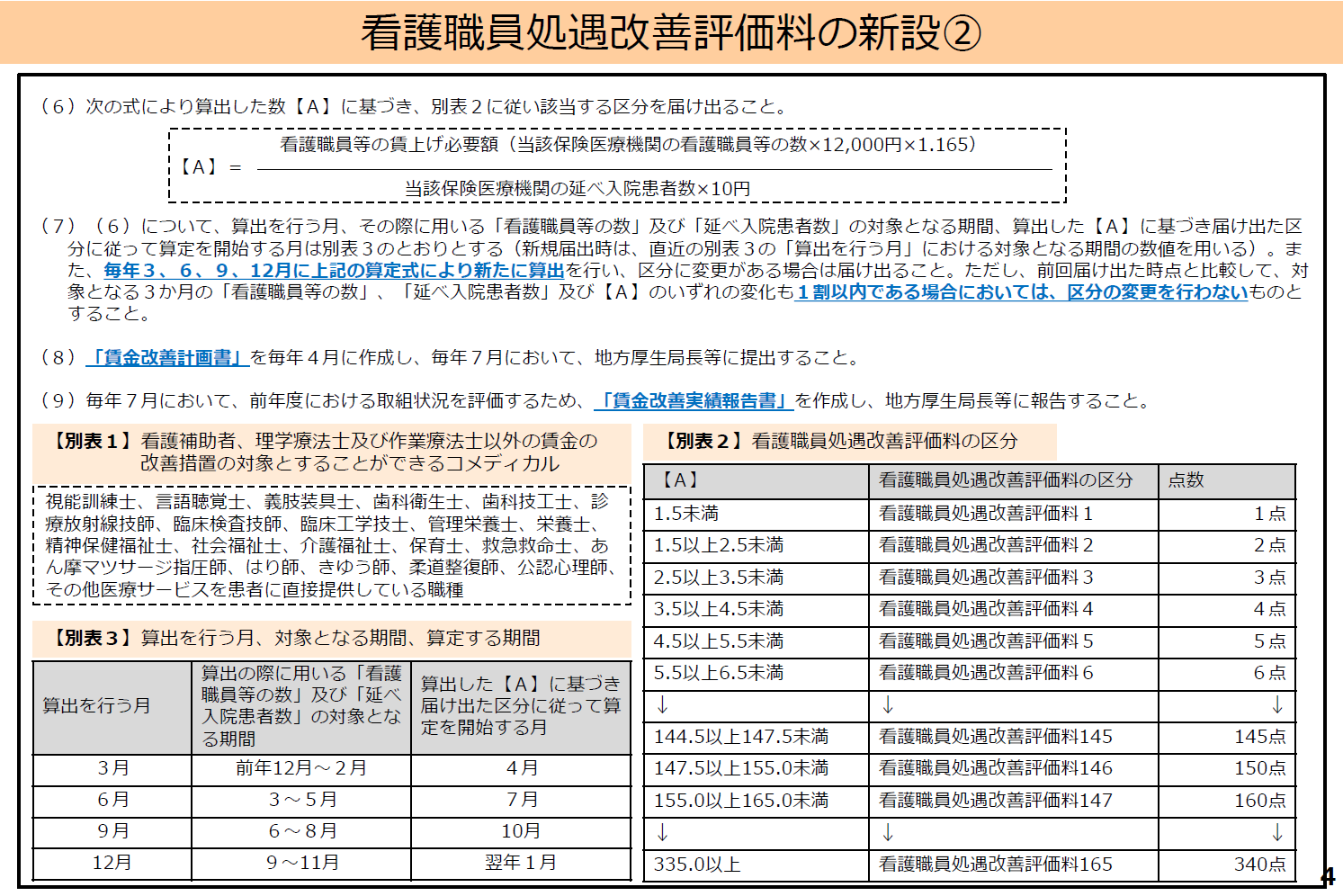
看護師処遇改善の議論決着、10月から看護職員処遇改善評価料がスタート
政府の「コロナ克服・新時代開拓のための経済対策」の一環として看護職員の処遇改善についての議論が、これまで継続的に行われてきました。今回その議論の着地点として、「看護職員処遇改善評価料」が新設されました。
「令和4年度診療報酬改定の概要看護における処遇改善」(令和4年9月5日厚生労働省保険局医療課)より抜粋
---------------------------------------
2022 年 8 月 31 日公開
2023年4月よりオンライン資格確認導入、原則義務化へ
8月10日の中央社会保険医療協議会・総会で答申が行われたものの1つにオンライン資格確認等システムの導入促進に向けたものがあります。
そこで今回、オンライン資格確認等システムの導入を促進するために、大きな見直しが行われることになりました。
---------------------------------------